Die Immunchemotherapie ist die Standardtherapie bei Lymphomen. Wenn „Watch and Wait“ nicht ausreicht und Sie fit genug sind, kommt diese Therapie für Sie in Betracht. Bei der Immuntherapie erhalten Sie eine Kombination aus verschiedenen Medikamenten, die die Lymphombeschwerden in vielen Fällen deutlich verbessern. Im Vergleich zu einer reinen Chemotherapie sind die Heilungschancen deutlich höher.
Univ.-Prof. Dr. Ulrich Jäger, Facharzt für Innere Medizin und Hämato-Onkologie, beantwortet im Video "Immunchemotherapie" folgende Fragen:
Klicken Sie auf eine Frage, um direkt zum entsprechenden Videoabschnitt zu springen!- Was ist eine Immunchemotherapie und wann wird sie eingesetzt?
- Bei welchen Lymphomen kann eine Immunchemotherapie eingesetzt werden?
- Wie läuft eine Immunchemotherapie ab?
- Welche Vorteile bringt eine Immunchemotherapie?
- Was geschieht, wenn die Therapie nicht wie gewünscht wirkt?
- Was ist die Immunchemotherapie R-CHOP?
- Welche Nebenwirkungen können bei der Behandlung auftreten?
- Was ist eine Tumorlyse und wann kann sie auftreten?
- Worauf sollte ich als PatientIn bei einer Immunchemotherapie achten?
- Warum sind Impfungen ein wichtiges Thema bei der Immunchemotherapie?
- Auf den Punkt gebracht
Video Transkript
Was ist eine Immunchemotherapie und wann wird sie eingesetzt?
Immunchemotherapien sind Kombinationstherapien, wo man einen Antikörper, also eine Immuntherapie kombiniert mit meistens einer eher milden Chemotherapie, manchmal auch aggressiven Chemotherapien. Das nennen wir „Immunchemotherapie“.
Bei welchen Lymphomen kann eine Immunchemotherapie eingesetzt werden?
Eingesetzt wird sie bei fast allen B-Zell-Lymphomen, weil hier bestimmte Oberflächenmerkmale auf den bösen Zellen sind, die die Anwendung eines Antikörpers ermöglichen oder erfordern. Bei T-Zell-Lymphomen zum Beispiel wird nicht immer eine Immunchemotherapie, sondern nur eine Chemotherapie eingesetzt.
Wie läuft eine Immunchemotherapie ab?
Bei einer Immunchemotherapie ist es so, dass wir in den allermeisten Fällen zuerst den Antikörper verabreichen. Das hat verschiedene Gründe. Wir wollen vor allem auch wissen, ob es Reaktionen gibt auf diesen Antikörper, Fieber, Schüttelfrost et cetera, und wie gut diese Therapie vertragen wird. Außerdem soll der Antikörper den Tumor bereits vorsensibilisieren für die Chemotherapie.
Die Art der Chemotherapie ist sehr unterschiedlich. Manche Chemotherapien werden dann anschließend am nächsten Tag verabreicht oder schon am selben Tag. Manche Therapien müssen über mehrere Tage verabreicht werden. Und bei den Antikörpern ist es auch so, dass sie meistens am Tag 1 gegeben werden, in den ersten Therapiezyklen manchmal auch einmal in der Woche, also Tag 1, Tag 8, Tag 15 zum Beispiel, und es gibt auch ein paar Erkrankungen, wo wir die Chemotherapie vor der Antikörpertherapie geben. Das kommt aber nicht so häufig vor.
Welche Vorteile bringt eine Immunchemotherapie?
Das wissen wir aus den Daten und Studien vor allem zu den aggressiven Lymphomen, wo eine Kombinations-Chemotherapie zwar sehr wirksam war, wo sich aber die Wirksamkeit dieser Therapie durch die Zugabe des Antikörpers, in diesem Fall z.B. Rituximab, um zirka 15 Prozent im Gesamtüberleben verbessert hat.
Es gibt verschiedene Wirkungsmechanismen. Antikörper haben ganz andere Wirkungsmechanismen wie Chemotherapien:
- Antikörper wirken an der Oberfläche der Zelle. Sie aktivieren zum Beispiel Zellen des Immunsystems, diese bösen Zellen dann auch zu attackieren.
- Die meisten Chemotherapien wirken dagegen im Inneren der Zelle, zum Beispiel dann, wenn die Zellen sich teilen, dass sie verhindern, dass eine reguläre Teilung stattfindet.
Was geschieht, wenn die Therapie nicht wie gewünscht wirkt?
Wenn die Therapie nicht wie gewünscht wirkt, dann werden wir vor allem mit Ihnen als Patientin oder Patient darüber sprechen. Ich glaube, das ist das Wichtigste, dass wir einen Informationsaustausch führen.
Und dann werden wir nach Möglichkeiten suchen, wie wir die Therapie umstellen können beziehungsweise wie wir neue Strategien für die Unterdrückung dieser Erkrankung entwickeln können.
Manchmal ist es auch so, dass wir eine zweite Biopsie brauchen. Die meisten Lymphome werden ja mit einer Biopsie diagnostiziert. Und wenn, wie bei der geringeren Zahl der Patientinnen, die Therapie nicht so wirkt, wie wir es gerne hätten, dann wollen wir auf jeden Fall mit einer zweiten Biopsie herausfinden, warum das so ist und ob es irgendwelche Resistenzfaktoren in diesem Tumor, Lymphom, Leukämie gibt.
Was ist die Immunchemotherapie R-CHOP?
Also R-CHOP-Chemotherapie ist eine Immunochemotherapie. Es ist ein Immunchemotherapie, ist eine der häufigsten verwendeten Therapien, die vor allem bei den aggressiven Lymphomen eingesetzt wird, gelegentlich auch bei indolenten Lymphomen. Die Therapie besteht aus einem Antikörper (Rituximab) und drei verschiedenen chemotherapeutischen Substanzen plus Kortison, das man über fünf Tage dazu nimmt.
Welche Nebenwirkungen können bei der Behandlung auftreten?
Nebenwirkungen sind in erster Linie medikamentenabhängig.
- Was Sie zu erwarten haben, sind akute Nebenwirkungen von Antikörpern wie Fieber, Schüttelfrost, die dazu führen können, dass man die Antikörpergabe unterbricht. Man erhält allerdings bereits im Vorfeld Medikamente, die das verbessern sollen.
- Bei Chemotherapien ist die akute Nebenwirkung in erster Linie Übelkeit, die ebenfalls durch Medikamente im Vorfeld unterdrückt wird.
- An Langzeitnebenwirkungen kommt es bei Antikörpertherapien oder Immuntherapien sehr häufig zu einer Verminderung der weißen Blutkörperchen, was dann zum Beispiel zu Infekten führen kann. Das ist aber auch die Hauptnebenwirkung der Chemotherapie, sodass vor allem bei den meisten Chemotherapien um den Tag 7 bis 14 nach Beginn der Therapie sehr wenig weiße Blutkörperchen vorhanden sind und dies zu Infektionen führen kann, die sehr rasch behandelt werden müssen. Da müssen Sie dann ins Spital kommen.
- Es gibt auch ein paar Langzeitnebenwirkungen, die vor allem bei den Chemotherapien zu beachten sind, wie zum Beispiel eine etwas erhöhte Rate an Sekundärkrebserkrankungen, die meistens sehr spät auftreten, also wenn die Patientinnen und Patienten schon geheilt sind oder lange von ihrem Lymphom befreit sind. Deshalb ist es notwendig, dass man auch regelmäßig Nachsorgeuntersuchungen durchführt.
Was ist eine Tumorlyse und wann kann sie auftreten?
Tumorlyse ist eine der akuten Nebenwirkungen, die sehr selten auftreten, aber sie tritt besonders dann auf, wenn Sie als Patient eine hohe Tumorlast haben, sprich: Wenn Lymphknoten groß sind, wenn sehr große Knoten da sind, wenn das Knochenmark betroffen ist, wenn das Blut betroffen ist.
Was dabei passiert, ist dass es eigentlich eine Folge dessen ist, dass die Therapie besonders gut wirkt. Es werden in sehr kurzer Zeit möglichst viele Lymphom- oder Leukämiezellen zerstört. Diese Zellen müssen aber dann natürlich über wichtige Organe wie Leber oder Niere abgebaut werden. Und vor allem die Verstopfung der Niere durch die kaputten Zellen ist ein Problem, das wir dann bekämpfen müssen. Und deswegen ist es manchmal auch notwendig, dass Sie deshalb im Spital bleiben.
Worauf sollte ich als PatientIn bei einer Immunchemotherapie achten?
Also in erster Linie müssen Sie einmal sehen, dass Sie möglichst gut informiert werden über die Nebenwirkungen im Vorfeld, bevor Sie bereits eine Therapie haben, und natürlich auch über die Wirkungen und was Sie akut oder chronisch an Nebenwirkungen zu erwarten haben.
Zweitens ist es so, dass Sie natürlich von jeder Therapie unterschiedliche Nebenwirkungen erwarten können, nämlich von gewissen Therapien zum Beispiel Haarausfall. Wir verwenden aber viele, viele Therapien, wo man gar keinen Haarausfall bekommt. Es sind Nebenwirkungen wie Durchfallserkrankungen in vielen Fällen oder eben um den Tag 7 bis 14 fieberhafte Infekte et cetera zu beachten. Das wird aber für die einzelne Therapie mit Ihren Ärztinnen und Ärzten mit Ihnen im Detail besprochen.
Was sich ganz gut bewährt, ist, dass man sich in ein kleines Büchlein nimmt oder einen Zettel mitnimmt, auf dem man alle diese Fragen notiert und dann in Ruhe bespricht und erst den Raum verlässt, wenn alle Fragen beantwortet sind.
Warum sind Impfungen ein wichtiges Thema bei der Immunchemotherapie?
Natürlich muss man sagen, dass Patientinnen, die Immunochemotherapien bekommen, grundsätzlich manche Patientinnen auch schon durch ihre Erkrankung selber grundsätzlich an einer Immunschwäche leiden oder leiden werden. Daher ist Impfen ein ganz wichtiges Thema. Es sollte grundsätzlich geimpft werden gegen viele verschiedene Sachen. Allerdings ist es so, dass nach Beginn der Immunchemotherapie sehr häufig für mehrere Wochen oder Monate die Impfungen nicht so gut wirken. Wenn man kann, zum Beispiel Auffrischungsimpfungen für Tetanus etc., dann sollten diese Impfungen noch erledigt werden, bevor die Therapie beginnt.
In manchen Fällen ist es nicht ratsam, aktive Impfungen durchführen zu lassen. Das sollte man dann im Einzelfall mit den Ärzten besprechen.
Auf den Punkt gebracht
Immunchemotherapie
- Bei der Immunchemotherapie werden eine Immuntherapie mit einem Antikörper und eine Chemotherapie kombiniert.
- Die Immunchemotherapie wird bei fast allen B-Zell-Lymphomen eingesetzt, weil hier die dafür notwendigen Oberflächenmerkmale vorhanden sind.
Die Standardtherapie des Lymphoms
Die Standardtherapie bei indolenten (weniger aggressiven) Lymphomen in höheren Stadien sowie bei aggressiven Lymphomen ist die Immunchemotherapie. Darunter versteht man eine Kombination aus einem Antikörper und chemotherapeutischen Substanzen, die als Infusion verabreicht werden. Immunchemotherapien können akute Nebenwirkungen auslösen, weshalb sie bei der ersten Infusion unter Beobachtung und sehr langsam verabreicht werden. Eine Besserung der Lymphom-Beschwerden kann als ein gutes Zeichen für ein Ansprechen auf die Immunchemotherapie gewertet werden.
Wann bin ich „Fit“ für die Standardtherapie?
Ein wichtiges Kriterium, um diese Standardtherapie bei der oben genannten Diagnose zu erhalten, ist der Allgemeinzustand der Patientin/des Patienten.
Haben Sie beispielsweise Bluthochdruck, der mit Tabletten behandelt wird, einen langjährigen insulinpflichtigen Diabetes mit entsprechenden Begleiterscheinungen oder Herz-/Kreislauferkrankungen, dann ist vielleicht eine andere Therapie die bessere Wahl für Sie.
Was sind die Vorteile der Immunchemotherapie?
PatientInnen, die eine Immunchemotherapie bekommen, haben in der Regel bessere Heilungschancen als mit der Chemotherapie alleine. Wenn keine Heilung möglich ist, so kann durch die Immunchemotherapie die Lebensdauer verlängert werden.
Monoklonale Antikörper wirken an den Krebszellen, indem sie sich an bestimmte Oberflächen einer Krebszelle anheften und so die Krebszelle für die Chemotherapie markieren. Die gezielte Krebstherapie hat daher den Vorteil, dass sie im Vergleich zu den Standard-Chemotherapien generell eine bessere Verträglichkeit hat und die Gefahr von Langzeitschäden verringert.
Die häufigste Immunchemotherapie, die als Standardtherapie bei Lymphomen eingesetzt wird, verwendet den künstlich hergestellten monoklonalen Antikörper Rituximab.
Ablauf der Immunchemotherapie

Ausführliches Arztgespräch
Vor der Immunchemotherapie findet ein ausführliches Arztgespräch statt. Dabei wird abgeklärt, ob die Therapie für Sie sinnvoll ist.
Immuntherapien können zu einem Abfall des Blutdrucks oder auch selten zu Herzrhythmusstörungen führen. Ein höheres Risiko dafür weisen PatientInnen auf, die bereits Herzerkrankungen haben. Deshalb ist es wichtig, dass Sie Vorerkrankungen mit Ihrer Ärztin/Ihrem Arzt besprechen.
Sollte die Immunchemotherapie eine passende Behandlungsmethode für Sie darstellen, kann Ihnen Ihre Ärztin/Ihr Arzt den genauen Ablauf erklären.
Was ist ein Port-a-Cath?
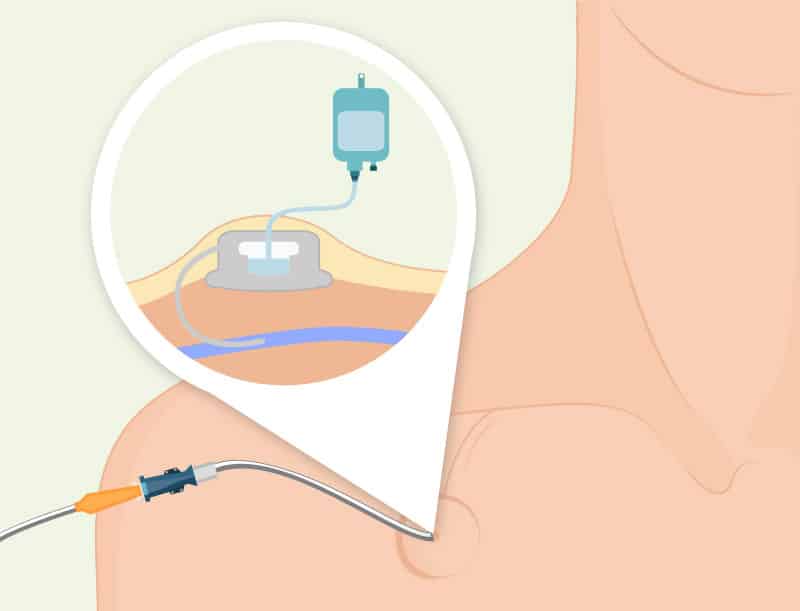
Port-a-Cath (Portkatheter)
Oftmals können die Venen im Verlauf der Erkrankung für das medizinische Personal schwerer zu finden sein und häufige Zugänge Schmerzen verursachen. Deshalb kann bei manchen PatientInnen und Therapien ein sogenannter Port-a-Cath (Portkatheter) hilfreich sein.
Ein Port-a-Cath ist ein zentralvenöser Zugang, welcher durch eine kleine Operation in eine Vene im Bereich des Schlüsselbeins eingesetzt wird. Dieser Zugang wird mit einer „Trommel“ verbunden und diese auf den Brustmuskeln befestigt. Die Haut wird darüber zugenäht und so ist der Zugang von außen nicht sichtbar. Jedes Mal, wenn eine Blutabnahme oder eine Chemotherapie stattfinden soll, wird mit einem speziellen Nadel-Schlauchsystem die „Trommel“ durch die Haut angestochen.
Wie erkennt man das Ansprechen auf die Therapie?
Ob die Therapie wirkt, zeigt sich auf unterschiedliche Arten. Bei PatientInnen mit starken Beschwerden durch das Lymphom erkennt man manchmal bereits nach ein paar Tagen oder Wochen eine Besserung.
- Allgemeines Wohlbefinden: Beispielsweise entwickelt die Patientin/der Patient wieder mehr Appetit, nimmt wieder Gewicht zu oder leidet nicht mehr so stark unter Nachtschweiß. Andere Beschwerden nehmen ab, wenn die Lymphknoten wieder kleiner werden. Das kann man manchmal selbst durch Ertasten der Lymphknoten erkennen.
- Normalisierung des Blutbildes: Krebszellen verdrängen im Knochenmark die normale Blutbildung. Als Folge davon sieht man im Blutbild häufig eine Reduktion der Blutzellen, wie zum Beispiel der roten Blutkörperchen, der Blutplättchen und/oder der weißen Blutkörperchen. Längerfristig erkennt man das Ansprechen der Therapie an einer Normalisierung des Blutbildes.
Nach einer bestimmten Anzahl an Therapiezyklen und nach Ende der Immunchemotherapie wird eine Röntgenuntersuchung (meist eine Computertomographie oder Positronen-Emission-Tomografie) durchgeführt, um das Therapieansprechen objektiv mit einem bildgebenden Verfahren zu beurteilen.
Geprüft Univ.-Prof. Dr. Ulrich Jäger: Stand März 2020