Alle Fragen und Transkripte der Antworten aus den Videos zur CAR-T-Zelltherapie auf einen Blick:
Alle Fragen und Transkripte der Antworten aus den Videos zur CAR-T-Zelltherapie auf einen Blick:
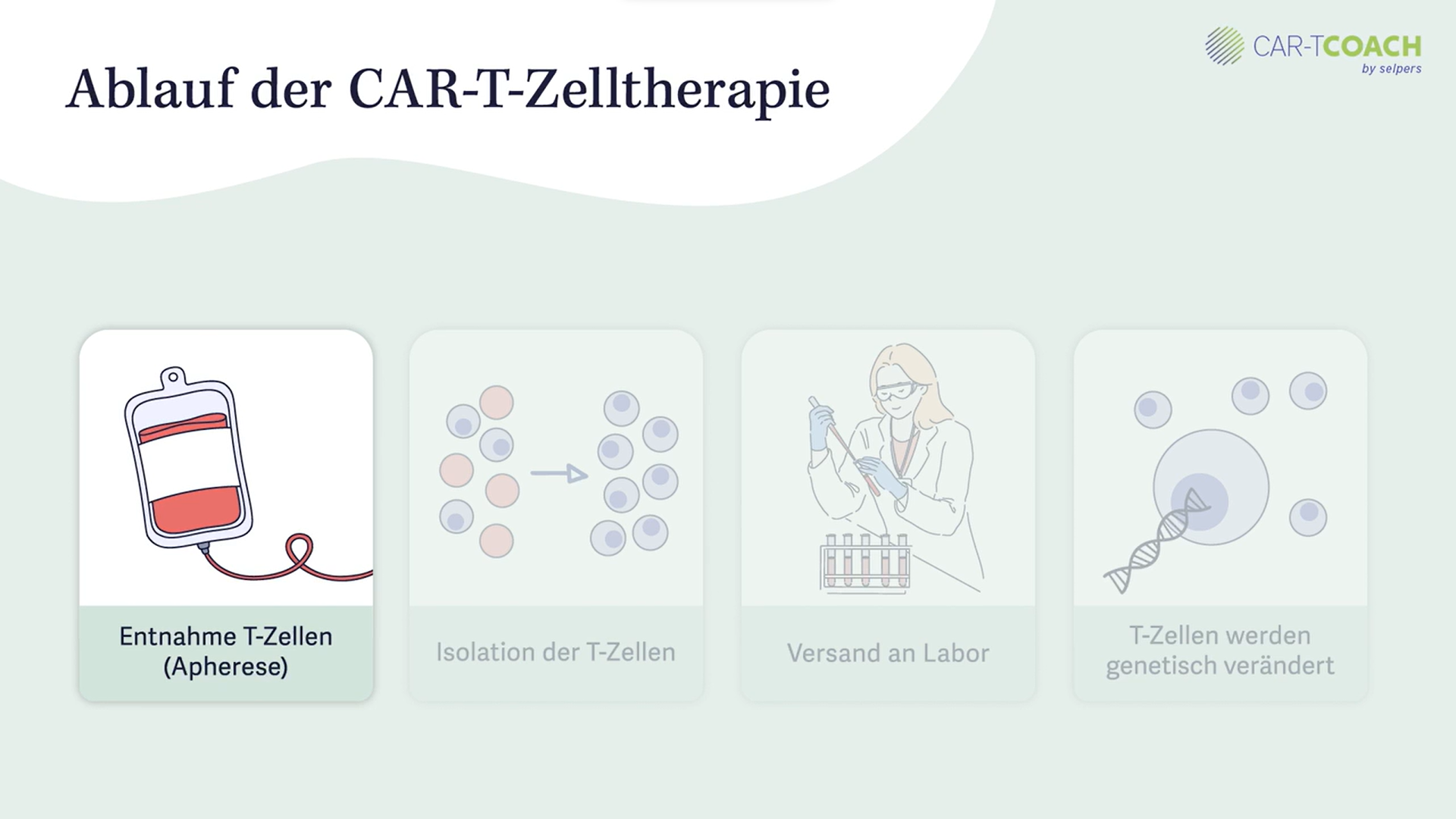
Bei CAR-T-Zellen handelt es sich um genetisch modifizierte Abwehrzellen, die dem Patienten entnommen werden. Nach der Apherese , dem Entnahmeprozess, werden die T-Zellen , eine Unterform der Abwehrzellen, isoliert.
Die Zellen werden in ein Labor versandt und dort genetisch modifiziert, sodass sie einen sogenannten CAR, einen chimären Antigenrezeptor ausbilden. Dieser Rezeptor ist ein Erkennungsmolekül, das speziell auf die Tumorzellen der jeweiligen Erkrankung ausgerichtet ist.
Nachdem dieser Prozess abgeschlossen ist und die CAR-T-Zellen zur Infusion bereit sind, werden sie an das behandelnde Zentrum versandt und dem Patienten oder der Patientin infundiert. Die Zellen zirkulieren im Körper und erkennen die Krebszellen, auf die sie spezifisch ausgerichtet wurden. Sie beginnen die zugrundeliegende Krebserkrankung zu attackieren und nach Möglichkeit vollständig zu eliminieren.
Eine CAR-T-Zelltherapie besteht aus mehreren Schritten. Zuerst müssen geeignete Patienten identifiziert werden, entweder im zuweisenden Zentrum oder direkt im CAR-T-Zentrum. Es muss entschieden werden, ob die Indikation passt und ein entsprechendes Produkt mit einer Zulassung verfügbar oder ein Studieneinschluss möglich ist.
Danach beginnt die zweite Phase, die Apherese. Es ist eine Art der Blutwäsche, das heißt die Patienten bekommen an beiden Armen Kanülen und das Blut wird von der einen Seite, über die Zentrifuge geleitet. Dort werden die Abwehrzellen, die T-Zellen aus dem Blut extrahiert, bevor es wieder zurück in den anderen Arm geleitet wird.
Die dritte Phase ist die Herstellungsphase, dies geschieht in auswärtigen Laboren von entsprechenden Firmen, die diese Produkte anbieten. Dort wird die CAR-T-Zellproduktion eingeleitet, indem der Rezeptor in die Zellen eingebracht wird. Die Zellen werden dann in der Petrischale zum Wachstum und zur Vermehrung angeregt.
Nachdem dieser Prozess abgeschlossen ist, erhält das behandelnde Zentrum die CAR-T-Zellen als Produkt zur Infusion. Für den Patienten bedeutet die Produktionsphase eine Wartezeit, während der manchmal die Verabreichung einer sogenannte Bridging-Chemotherapie oder Bridging-Therapie notwendig ist. Es handelt sich um eine überbrückende Therapie, damit die Erkrankung, in der Zwischenzeit von vier bis sechs Wochen, nicht unkontrolliert wächst und wir die Kontrolle über die zugrundeliegende Erkrankung behalten.
Wenn der Patient diese Zeit überbrückt hat und die Zellen vor Ort sind, kann die Therapie durchgeführt werden. Sie erfolgt derzeit an spezialisierten Zentren, in Österreich sind es die großen Universitätskliniken und die hämatologischen Kliniken. Die Patienten und Patientinnen müssen dafür zwei Wochen stationär aufgenommen werden.
Im Fokus der Aufnahme steht die CAR-T-Zell-Infusion, diese ist relativ unspektakulär. Sie dauert eine halbe Stunde und wird als Infusion über eine zentrale oder periphere Vene verabreicht. Nach der Infusion schließen die meisten Zentren eine zehn- bis vierzehntägige stationäre Observanz an, um akute Nebenwirkungen möglichst früh erkennen und behandeln zu können.

Die CAR-T-Zelltherapie wird derzeit am erfolgreichsten bei Blutkrebserkrankungen, konkret bei den Non-Hodgkin-Lymphomen der B-Zellreihe angewandt. Das ist die häufigste Unterform der Lymphdrüsenkrebserkrankungen.
Konkret gab es die ersten Zulassungen für das diffus großzellige B-Zell-Lymyphom im Jahr 2018. Es stellt derzeit die Hauptbehandlungsindikation dar. Im pädiatrischen Bereich, bei Kindern und Jugendlichen, gibt es seit längerer Zeit zusätzlich die Möglichkeit, dieses bei der akuten lymphatischen Leukämie der B-Zellreihe einzusetzen.
Derzeit erleben wir eine zunehmende Erweiterung des Indikationsspektrums, einerseits, weil etablierte Produkte erweitert in anderen Indikationen eingesetzt werden. Andererseits, weil laufend neue Produkte für neue Erkrankungen dazukommen. Neuerdings haben wir eine Zulassung für das follikuläre Lymphom und das Mantelzell-Lymphom. Das sind zwei niedrigmaligne B-Zell-Lymphome, die jetzt mit CAR-T-Zelltherapien in fortgeschrittenen Therapielinien behandelt werden können.
Es gibt europaweit ein Produkt, das bei multiplen Myelomen angewendet werden kann, in Österreich ist jedoch noch kein Zugriff darauf möglich. Es kann sein, dass die ersten Daten möglicherweise doch nicht so vielversprechend sind, wie bei den Lymphomerkrankungen der B-Zellreihe. Es ist absolut damit zu rechnen, dass in naher Zukunft weitere Indikationen hinzukommen.
Hier geht es zum Video-Interview: „Die CAR-T-Zelltherapie“
Zunächst ist erforderlich, dass die entsprechende Indikation laut Zulassung gegeben ist oder dass, wenn die Behandlung im Rahmen einer Studie erfolgt, die entsprechenden Studieneinschlusskriterien erfüllt sind.
Hierbei ist es wichtig in der Hand erfahrener Hämatologinnen und Hämatologen zu sein, wie es generell bei Blutkrebserkrankungen zu empfehlen ist. Die Entwicklungen auf diesem Gebiet sind sehr dynamisch, es kommen laufend Indikationen dazu und die Therapie rückt immer weiter vor. Es ist wichtig, auf dem neuesten Stand zu sein und die Entwicklungen in diesem Feld zu kennen.
Wenn die Indikation gegeben ist, müssen trotzdem noch einige erkrankungs- und patientenspezifische Faktoren erfüllt sein. Von seitens der Erkrankung ist es notwendig, dass beispielsweise aggressive Leukämien oder Lymphomen, noch auf anders geartete Therapien ansprechen, vor allem auf die Überbrückungstherapien. Die Erkrankung sollte nicht rasch progredient oder unkontrollierbar fortschreitend sein, da in diesem Fall die fünf- bis sechswöchige Wartezeit nicht gut überstanden werden kann.
Von seitens der Patienten haben wir in Österreich, zumindest für einige Indikationen, gewisse Kriterien festgelegt, was die Fitness und Organfunktion der Patientinnen und Patienten betrifft. Es sollte ein gewisser erhaltener Allgemeinzustand vorhanden sein, keine vollständige Immobilität oder Bettlägerigkeit. Studien haben gezeigt, dass der Umgang mit den Nebenwirkungen dann sehr schwierig wird, die CAR-T-Zelltherapie zu lebensbedrohlichen Nebenwirkungen führen kann und letztendlich in ihrer Effektivität eingeschränkt ist.
Es gibt einige organspezifische Faktoren, wie zum Beispiel eine stark reduzierte Herzfunktion oder eine schwer eingeschränkte Nierenfunktion. In diesen Fällen muss man zumindest darüber nachdenken und diskutieren, ob eine CAR-T-Zelltherapie möglich ist.
Darüber hinaus müssen im Patientenkörper genügend Abwehrzellen vorhanden sein, sodass eine ausreichende Anzahl für die CAR-T-Zellproduktion gewonnen werden kann. Das ist abhängig von den erhaltenen Vortherapien. Wenn die Anzahl und Art aber eine Grenze überschreitet, kann es schwierig werden, genügend T-Zellen aus dem Patientenblut zu sammeln und ausreichend T-Zellen herzustellen.
Die Fitness und der Allgemeinzustand sind wichtige Faktoren für die Ergebnisse der Therapie. Einerseits, weil eine gute Fitness dabei hilft, mögliche Nebenwirkungen besser zu überstehen und andererseits, weil das Ansprechen auf die Therapie dadurch positiv beeinflusst werden kann.
Was man selbt dazu beitragen kann, ist der Erhalt der Fitness nach Maß und Möglichkeit. Dazu zählt aerober Ausdauersport, Fitness, Bewegung und Aktivität im Alltag. Es braucht für die Therapien auch eine gewisse Motivation und Kooperationsbereitschaft mit den behandelnden Ärztinnen und Ärzten. Gerade, wenn es um Studienbehandlungen geht, ist die Mitwirkungen an den studienspezifischen Maßnahmen sehr wichtig.
Darüber hinaus ist auch die Einbeziehung Ihres sozialen Umfeldes wichtig und hilfreich, denn bei der Therapie können Nebenwirkungen auftreten. Es kann zu Situationen kommen, in denen Ihre Lebensqualität, zumindest kurzfristig nach der Therapie, deutlich beeinträchtigt ist. Psychologische Unterstützung durch das Umfeld, aber auch durch Psychologen und Psychologinnen in den behandelnden Häusern, können durchaus hilfreich sein.
Bei den Ausschlusskriterien für eine CAR-T-Zelltherapie muss wieder zwischen erkrankungs, therapie- und patientenspezifischen Faktoren unterschieden werden.
Erkrankungsseitige Ausschlussgründe wären Erkrankungen, die schon weit fortgeschritten sind oder unkontrollierbar rasch wachsen. Es ist dann wahrscheinlich, dass die notwendige Produktionszeit der CAR-T-Zellen nicht mit einem Überleben einhergeht oder die Therapie den Zustand einfach stark verschlechtern würde, sodass von der CAR-T-Zelltherapie keine guten Ergebnisse zu erwarten wären.
Therapieseitig ist es so, dass es in Abhängigkeit der Anzahl der vorhandenen Abwehrzellen im Patientenkörper zu Situationen kommen kann, in denen nicht ausreichend CAR-T-Zellen produziert werden können. Es kann auch vorkommen, dass ein Produktionsversagen eintritt. Es wurden dann zwar genügend Abwehrzellen für den Patienten oder die Patientin gesammelt, allerdings konnte aus technischen Gründen die Produktion nicht erfolgreich vonstattengehen, das ist aber relativ selten.
Bei den patientenseitigen Faktoren kann ein stark beeinträchtigter Allgemeinzustand und eine stark beeinträchtigte Fitness ein Ausschlussgrund sein. Dazu zählt auch eine durchgehende Bettlägerigkeit.
Die aufschlussreichsten und fundiertesten Informationen erhalten Sie von Ihrer behandelnden Hämatologin oder Ihrem behandelnden Hämatologen. Hier sollte besonderer Wert auf die Expertise von CAR-T- Zentren liegen. Wenn eine CAR-T-Zelltherapie geplant ist oder im Raum steht, ist es in der Regel so, dass die Patientinnen und Patienten relativ früh im Planungsverlauf zur Erstberatung an einem solchen Zentrum vorgestellt werden. Das ist sicher der beste Informationszugang.
In der Zwischenzeit gibt es diverse Infobroschüren und Infomaterialien, die den Patientinnen und Patienten spätestens am CAR-T-Zentrum übergeben werden. Es gibt auch Online-Plattformen, die direkt an Patientinnen und Patienten gerichtet sind und gute Informationen beinhalten. Diese wurden teilweise von den Herstellern selbst ins Leben gerufen und können über Google gesucht werden.
Zu guter Letzt gibt es etablierte Patientenorganisationen, wie beispielsweise die Lymphomhilfe Österreich. Dort sind mittlerweile viele Personen mit Erfahrung in der Therapie tätig, Sie können auch mit anderen Betroffenen über Ihre Erfahrungen sprechen.
Hier geht es zum Video-Interview: „CAR-T-Zellen verstehen – Voraussetzungen“
Sie können die CAR-T-Zelltherapie grundsätzlich vorschlagen, die Indikationsstellung für diese obliegt jedoch dem behandelnden Arzt, vor allem dem Arzt im CAR-T-Zentrum. Entscheidend ist auch, dass die CAR-T-Zell Indikationen und die Zulassungen sich im Lauf der Zeit verändern. Die CAR-T-Zentren bieten viele CAR-T-Zelltherapien im Rahmen von Studien an, daher befindet sich die Indikationsstellung stark im Fluss.
Letztlich entscheidet das der behandelnde Arzt und der behandelnde Arzt im CAR-T-Zentrum, da es gewisse Aus- und Einschlusskriterien erfordert. Dafür ist vor allem der Gesundheitszustand des Patienten oder der Patientin entscheidend. Dazu zählt die Organfunktion, die Lungenfunktion, die Nierenfunktion und die Herzfunktion.
Darüber hinaus ist es wichtig, dass genug T-Zellen zur Entnahme im Körper des Patienten vorhanden sind, da sie für die CAR-T-Zellproduktion entscheidend sind. Es ist auch essenziell, dass die T-Zellen die entscheidenden Rezeptoren für die CAR-T-Zelltherapie haben.
Eine bereits vorangegangenen Transplantationen muss vor CAR-T-Zellgabe zumindest hundert Tage zurückliegen. Es darf keine Spender-gegen-Empfänger-Reaktion stattgefunden haben.
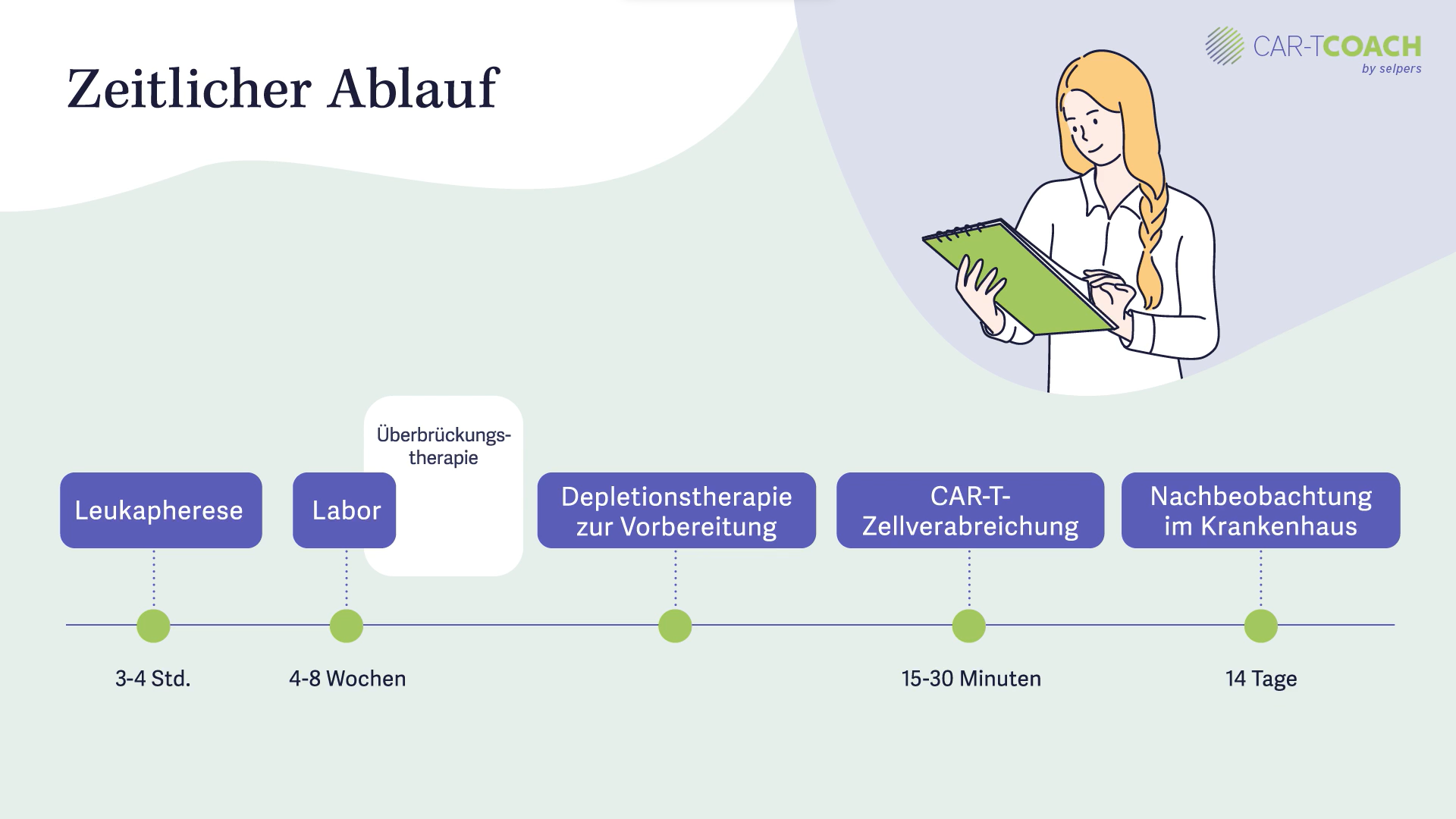
Der zeitliche Ablauf und die Abfolge der Schritte der CAR-T-Zelltherapie ist sehr wichtig. Der erste Schritt ist die sogenannte Leukapherese , dabei werden dem Patienten oder der Patientin die Zellen aus dem Blut entnommen. Es dauert drei bis vier Stunden und danach werden die Zellen von der Firma, welche die CAR-T-Zellen zur Verfügung stellt, aufgearbeitet.
Dafür müssen die Zellen in ein Labor gebracht werden, welches heutzutage meist schon in Europa liegt. Die Zeit, bis die Zellen aufbereitet wieder zurückkommen beträgt ungefähr vier Wochen, es kann jedoch auch mal bis zu acht Wochen dauern. In der Zwischenzeit ist die hämatologische Bluterkrankung jedoch nicht still, sodass eine Überbrückungstherapie gemacht werden muss, beispielsweise eine Chemotherapie .
Wenn die CAR-T-Zellen aus dem Labor ins Zentrum zurückkommen, wo sie verabreicht werden, findet eine Vorbereitung für die Zelltherapie statt. Die Vorbereitungstherapie, eine Depletionstherapie, dauert mehrere Tage. Danach sollten noch zwei Tage vergehen, bis die CAR-T-Zellen verabreicht werden.
Die Verabreichung der CAR-T-Zellen, in Form einer Infusion, dauert nur fünfzehn bis dreißig Minuten. Es ist kein aufwendiger Prozess, allerdings muss der Patient oder die Patientin danach vierzehn Tage im Zentrum verbleiben, um Nebenwirkungen rechtzeitig erkennen und ausreichend behandeln zu können.
Es ist wichtig, dass die Patienten wissen, dass im Rahmen der CAR-T-Zelltherapie mehrere Nebenwirkungen, in verschiedener zeitlicher Abfolge, auftreten können. Zum einen als Frühnebenwirkungen, gleich in den ersten vierzehn Tagen während des Aufenthalts. Zum anderen als verzögerte Nebenwirkungen in den ersten zwei bis drei Monaten nach CAR-T-Zellgabe. Möglich sind aber auch lang verzögerte Nebenwirkungen, im ersten Jahr danach.
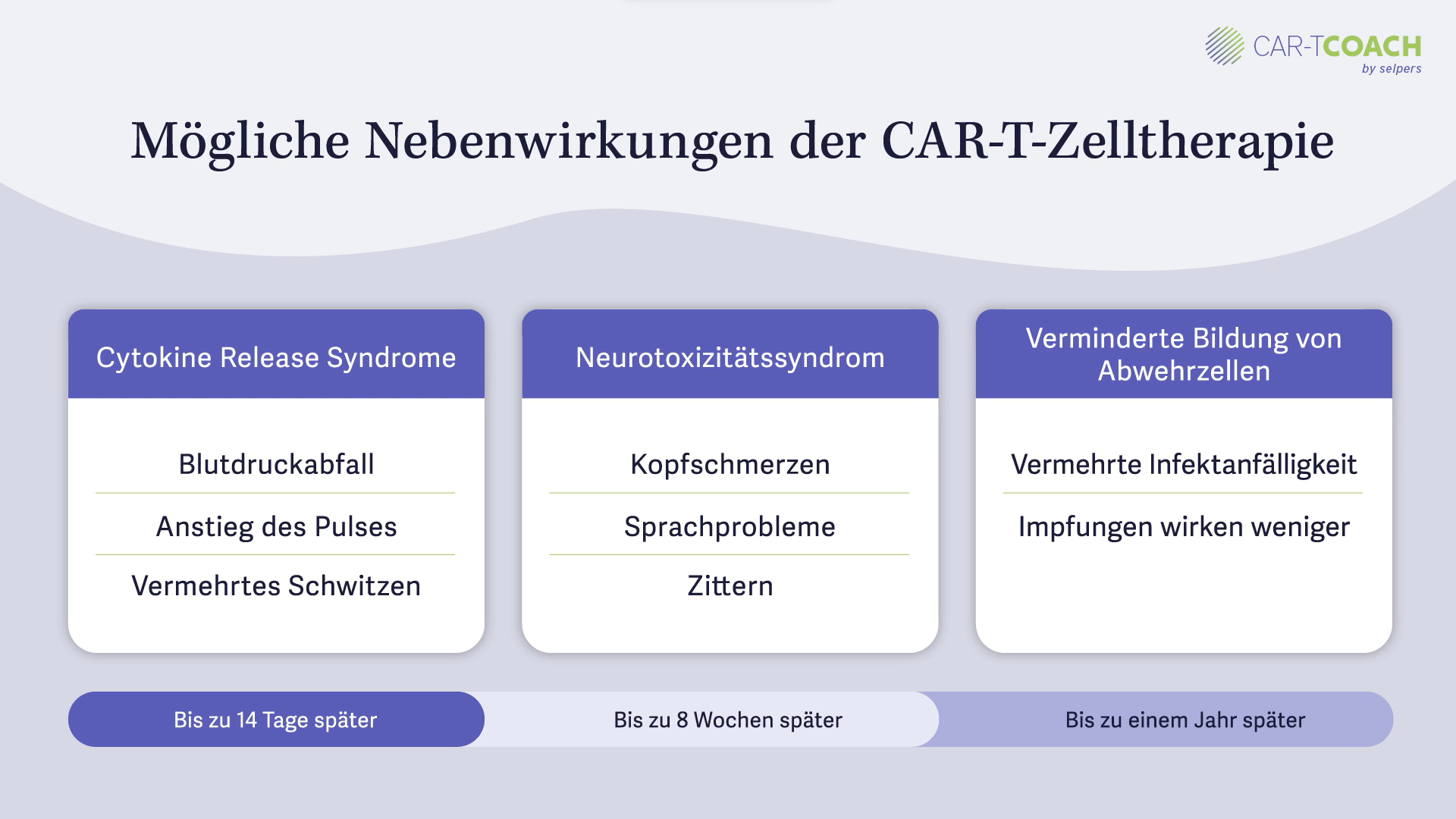
Zu den drei großen Nebenwirkungen zählt das Cytokine Release Syndrom, bei dem vermehrt Botenstoffe im Körper freigesetzt werden. Diese können zu einem Schockzustand führen, mit Symptomen von leichtem Blutdruckabfall bis über einen Schockzustand mit Pulsanstieg, Schwitzen, Kreislaufverlust und einem Intensivaufenthalt. Dieser Zustand kann nur in den ersten zwei Wochen nach CAR-T-Zellgabe auftreten, während dem Sie noch stationär aufgenommen sind.
Der zweite große Nebenwirkungsblock ist das Neurotoxizitätssyndrom , welches mit Kopfschmerzen, Sprachproblemen und sämtlichen neurologischen Nebenwirkungen, wie Zittern oder Bewusstseinsverlust einhergeht. Dieses Syndrom kann bereits in den ersten vierzehn Tagen auftreten, aber auch nach der Entlassung, bis zu acht Wochen nach CAR-T-Zellgabe. Diesen Zustand kann man gut behandeln, er muss jedoch auch erkannt werden, Sie sollten daher über diese Nebenwirkung Bescheid wissen.
Die dritte Art der Nebenwirkungen sind die Infektionen, man spricht auch von Zytopenien, das bedeutet, es werden vermindert Zellen gebildet. Dazu zählen die Abwehrzellen, die Thrombozyten und die roten Blutkörperchen. Die verminderte Bildung von Abwehrzellen führt zu vermehrten Infekten, diese können direkt nach CAR-T-Zellgabe, aber auch in einer zweiten Spitze, fünf bis sechs Wochen oder bis zu einem Jahr danach auftreten. Diese verzögerten Infektionen stützen sich weniger auf Zytopenien, sondern mehr auf einen Antikörpermangel, einen Immunglobulin Mangel, der durch die CAR-T-Zelltherapie bedingt ist.
Wenn Sie entlassen werden, daheim Fieber bekommen und sich krank fühlen, dann sollten Sie umgehend das CAR-T-Zentrum aufsuchen, um einen möglichen Infekt frühzeitig zu erkennen und behandeln zu lassen.
Bei der Verabreichung von Impfungen muss man in der Zeit des Antikörpermangels damit rechnen, dass es zu einer abgeschwächten Immunantwort auf die Impfung kommt. Folglich ist die Impfung nicht wirksam. Daher ist es wichtig, dass Impfungen mit einer Titer-Kontrolle überprüft werden oder am besten erst nach Ende des Antikörpermangels verabreicht werden.
Zusätzlich bekommen Sie eine Infektionsprophylaxe für ein Jahr. Es handelt sich um eine Virusprophylaxe und eine Pneumocystis carinii Prophylaxe in Tablettenform, um mögliche Infektionen abzuwenden.
Hier geht es zum Video-Interview: „Arzt-Patienten-Kommunikation“
Es ist wichtig, dass jeder Patient ein Einzelfall ist und Sie daher wissen, dass es sich immer um eine individuelle Entscheidung handelt, ob Sie eine CAR-T-Zelltherapie bekommen können oder nicht. In Österreich gibt es Selektionskriterien für die Pateinten, die, wenn sie erfüllt sind, für eine CAR-T-Zelltherapie sprechen oder nicht.
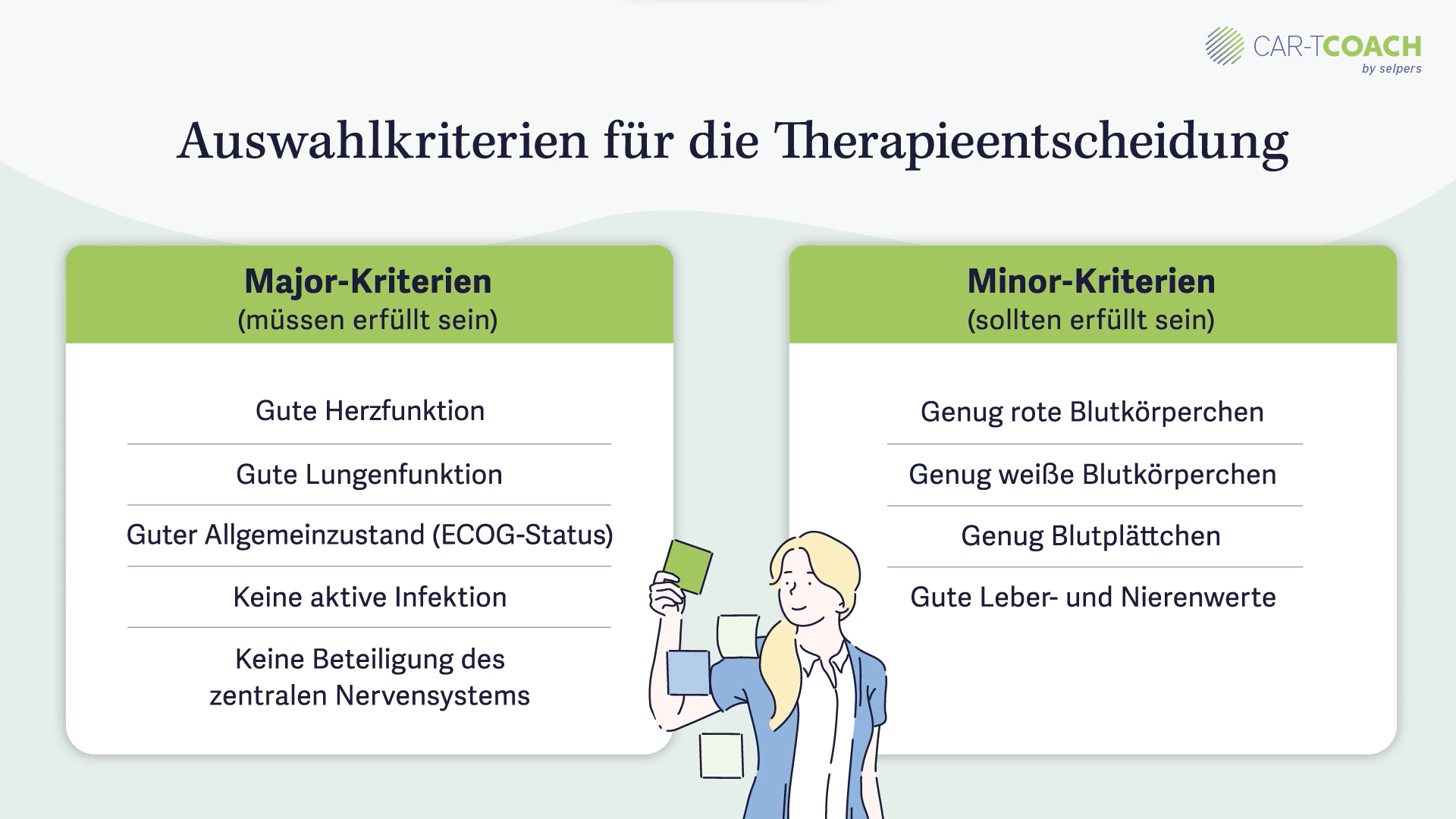
Es gibt die Major und die Minor Kriterien. Die Major Kriterien sind die Hauptkriterien und müssen vollständig erfüllt sein. Die Minor Kriterien sollten erfüllt sein.
Die fünf Hauptkriterien sind eine gute Herz- und Lungenfunktion und ein guter Allgemeinzustand. Wir haben in der Medizin den ECOG-Status, wobei der ECOG 0 ein sehr guter Allgemeinzustand ist, mit dem Sie sozusagen alles im Leben machen können. ECOG 1 ist ein leicht eingeschränkter zustand, mit dem Sie aber trotzdem noch komplett selbstständig im Leben sind.
Zusätzlich darf keine aktive Infektion vorliegen und kein Befall des zentralen Nervensystems der Grunderkrankung, der hämatologischen Blutgrunderkrankungen, vorliegen. Es darf zum Beispiel kein Lymphombefall im Gehirn vorliegen.
Die Nebenkriterien, die Minor Kriterien, sind vor allem Kriterien, die das Blut und die Zellen betreffen. Es müssen genug rote Blutkörperchen, weiße Blutkörperchen und Blutplättchen vorhanden sein. Die Nieren- und Leberfunktion muss gut sein. Diese Kriterien sind nur eine Empfehlung, sie sollten jedoch auch erfüllt sein.
Weiteren Kriterien, ob ich eine CAR-T-Zelltherapie bekommen kann oder nicht, beinhalten, ob genug T-Zellen im Körper vorhanden sind und ob sich genug Rezeptoren für die CAR-T-Zellen auf diesen befinden. Wenn eine Transplantation stattgefunden hat, ist ein Abstand von hundert Tagen einzuhalten. Es darf keine Spender-gegen-Empfänger-Reaktion bei der Transplantation stattgefunden haben. Wenn diese Kriterien erfüllt sind, dann sind Sie für eine CAR-T-Zelltherapie geeignet und können diese bekommen.
Zur ersten Visite in einem Zentrum, der Erstvorstellung beim behandelnden Arzt in einem CAR-T-Zentrum, sollten Sie sämtliche Arztbriefe mitbringen. Nicht nur Arztbriefe, die mit der Bluterkrankung, die Sie derzeit haben in Zusammenhang stehen, sondern auch alle anderen Arztbriefe, aus Ihrer früheren Krankengeschichte.
Wichtig ist, dass auch ein Labor dabei ist und sämtliche Untersuchungen, Operationen und Vorfälle genau dokumentiert wurden, damit der behandelnde Arzt im CAR-T-Zentrum sich ein Bild über Sie machen kann.
Darüber hinaus ist es wichtig, dass Sie eine interne Freigabe mitbringen. Das ist eine internistische Untersuchung, die ein EKG, eine Lungenfunktion, eine Herzechokardiographie und ein komplettes Labor umfasst. Nicht zuletzt sollten Sie auch alle bildgebenden Befunde und Laborbefunde, die mit Ihrer hämatologischen Grunderkrankungen im Zusammenhang stehen, mitbringen.
Es ist wichtig, dass Sie Ihre Medikamente bis zur ersten Visite im CAR-T-Zentrum so einnehmen, wie Sie diese immer eingenommen haben. Dort besprechen Sie mit dem behandelnden Arzt alle Medikamente im Detail und welche Sie wann eventuell absetzen müssen.
Es ist nicht so, dass gewisse Medikamentengruppen, wie Blutverdünner, Antibiotika oder Blutdruckmedikamente vor der Therapie kategorisch abgesetzt werden müssen. Es gehört jedoch jedes Medikament einzeln mit dem Arzt besprochen.
In manchen Fällen müssen die Medikamente eine gewisse Zeit vor der CAR-T-Zellgabe abgesetzt werden, um eine „Wash out“ Zeit zu erreichen. Das sagen wir in der Medizin, wenn das Medikament über den natürlichen Weg aus dem Körper ausgewaschen werden muss, damit Sie bei CAR-T-Zellgabe keinen Medikamentenspiegel mehr haben.
Hier geht es zum Video-Interview: „Vorbereitungen vor der CAR-T-Zelltherapie“
Die Leukapherese beschreibt jene Prozedur, die notwendig ist, um die Abwehrzellen aus dem Patientenblut zu gewinnen, aus denen letztendlich die CAR-T-Zellen hergestellt werden. Bei der Apherese wird das Blut über eine Armvene entnommen und über eine Apheresemaschine geleitet.
In dieser Maschine wird das Blut zentrifugiert und der zentrifugale Überstand, der die Abwehrzellen enthält, wird abgenommen. Die restlichen Blutbestandteile werden über eine zweite Kanüle in den anderen Arm des Patienten rückinfundiert.
Das Ganze ist relativ belastungsarm, es ist in der Regel tagesklinisch möglich. Die Patientinnen und Patienten kommen für ungefähr vier bis sechs Stunden an das CAR-T-Zentrum und unterzieht sich der Behandlung. Vorbereitend sind ein paar Blutabnahmen und Untersuchungen notwendig.
In seltenen Fällen kann es notwendig sein, dass man für die Apherese stationär aufgenommen werden muss, weil sie zum Beispiel nicht über die kleinen Armvenen möglich ist. Dann muss ein großer Zugang oder ein zentralnervöser Zugang an eine der großen Halsvenen oder unter dem Schlüsselbein gelegt werden.
In manchen Fällen kann es notwendig sein, dass in der Wartezeit zwischen Apherese und CAR-T-Zelltherapie eine Bridging-Therapie, eine Überbrückungstherapie notwendig ist. Der Sinn davon ist, dass CAR-T-Zellen am besten wirken, wenn zum Zeitpunkt der CAR-T-Zell-Infusion möglichst wenig von der Erkrankung vorhanden ist.
Man möchte so vermeiden, dass in der vier- bis sechswöchigen Herstellungszeit, die Tumorlast im Körper der Patientinnen und Patienten stark zunimmt, um zu verhindern, dass dann zu wenige oder zu schwache CAR-T-Zellen vorhanden sind, die mit der Tumormasse nicht mehr fertig werden.
Die Notwendigkeit einer solchen Überbrückungstherapie richtet sich nach dem Ausgangsbefund, wie viel Lymphom und wie viel Erkrankung zum Zeitpunkt der Apherese vorhanden sind. Es ist auch ein wichtiger Faktor, um welche Erkrankung es sich handelt. Gerade bei den Lymphomen, also Lymphdrüsenkrebs Erkrankungen, gibt es hochmaligne und niedrigmaligne Formen.
Die hochmalignen Formen tendieren dazu, rasch zu wachsen, wenn keine Zwischentherapie verabreicht wird. Bei niedrigmalignen Erkrankungen ist es jedoch durchaus möglich, dass keine Überbrückungstherapie benötigt wird. Letztendlich bleibt es eine Einzelfallentscheidung.
In der Regel ist vor der Aufnahme zur CAR-T-Zelltherapie und vor der CAR-T-Zell-Infusion eine lymphodepletierende Chemotherapie notwendig. Hierbei handelt es sich um eine schwache Form der Chemotherapie, die in der Regel ambulant oder tagesstationär in der Woche vor der Aufnahme zur Infusion verabreicht wird.
Der Hintergrund ist der, dass man einerseits körpereigene Abwehrzellen, die möglicherweise zu einer Abstoßung der CAR-T-Zellen führen könnten, möglichst zurückdrängen will. Man möchte die Abstoßung der CAR-T-Zellen verhindern, die durch den Rezeptor einen gewissen Fremdanteil enthalten.
Andererseits haben Studien gezeigt, dass diese Chemotherapie vor der Infusion zu einer Zytokinfreisetzung im Körper führt. Zytokine sind verschiedene Botenstoffe, die über mehrere Tage bis Wochen im Blut bleiben und das Wachstum der CAR-T-Zellen im Körper des Patienten fördern. Derzeit ist es so, dass bei allen verfügbaren Produkten eine lymphodepletierende Chemotherapie notwendig ist. Ob das in der Zukunft immer so sein wird, kann man jetzt noch nicht sagen.
Hier geht es zum Video-Interview: „Vor der CAR-T-Zelltherapie – Apherese bis Infusion“
Zwischen der Entnahme der T-Zellen und der entsprechenden Therapie vergehen oft einige Wochen. In dieser Zeit ist man meist gestresst und dünnhäutiger, weil die Anspannung groß ist. Die Wartezeiten sind immer psychisch belastend, daher tut es gut sich zu überlegen: „Was beschäftigt mich? Habe ich Fragen, welche die Therapien betreffen? Tauchen Ängste auf oder gibt es Fantasien?“
Es hilft, wenn Sie diese Fragen oder Ängste niederschreiben und schauen, ob Sie noch Informationen brauchen und ob diese helfen. Legen Sie einen Notizblock auf Ihren Nachtkasten, denn es hilft Fragen niederzuschreiben, wenn sie auftauchen. Oft kann man danach besser in den Schlaf finden.
Da der Aufenthalt ein paar Tage oder wenige Wochen andauert, ist es vielleicht hilfreich sich einen Koffer mitzunehmen und Dinge einzupacken, die einen ablenken, stärken, die schön sind. Um die Wartezeit zu überbrücken, ist es gut, wenn man sich ablenkt. Sie können Spaziergänge machen, an die frische Luft gehen und Entspannungsübungen können helfen, wenn man nicht in der Lage ist körperlich viel zu tun oder sich zu bewegen.
Es ist für den Körper und die Psyche gut, sich an der frischen Luft zu bewegen. Gehen Sie raus, machen Sie Spaziergänge, treffen Sie sich mit Freunden und Bekannten. Lassen Sie sich ablenken und schauen Sie, dass Sie möglichst viel Freude in Ihren Alltag bringen, dass Sie lachen können.
Oft ist man angespannt und hat deswegen keinen Appetit. Es kann helfen, das Essen nicht zur Hauptsache zu machen, sondern zur Nebensache, um den Druck rauszunehmen. Stellen Sie sich immer etwas zu Essen hin und nehmen Sie sich zwischendurch etwas, dann haben Sie auch das Gefühl, ein bisschen gestärkter zu sein. Es ist kein Problem, wenn man zu den Hauptmahlzeiten nicht so viel zu sich nehmen kann.
Es tut auch gut, ab und zu eine Entspannungsübung zu machen. Eine Atemübung oder eine progressive Muskelrelaxation unterstützt, wenn man das Gefühl hat, dass man viel zu angespannt ist und nicht zur Ruhe kommt.
Wenn Sie Schlafprobleme haben und nicht zur Ruhe kommen, obwohl Sie beispielsweise Atemübungen probiert haben, dann sprechen Sie mit Ihrem Arzt oder Ihrer Ärztin. Es ist nicht gut, zu viele schlaflose Nächte zu haben. Sie werden noch dünnhäutiger und angespannter und es ist psychisch sehr belastend, wenn man in der Nacht wach liegt, die Gedanken frei sind und die Ängste hochkommen. Schauen Sie, dass Sie schlafen können, wenn auch mithilfe von Medikamenten oder Tropfen, die aber immer mit den Ärzten abgesprochen werden müssen.
Atemtechniken eignen sich gut dazu, in den Schlaf zu finden. Wenn Sie auf dem Rücken liegen, legen Sie Ihre Hände auf den Bauch und atmen Sie durch die Nase ein. Spüren Sie, wie der Bauch sich hebt und senkt, jedes Mal, wenn Sie ein- und wieder ausatmen.
Wenn Sie ein wenig Ruhe gefunden haben und spüren, wie der Atem Ihre Bauchdecke hebt und senkt, fangen Sie an zu zählen. Sie zählen jeden Atemzug, das heißt den ersten Atemzug atmen Sie ein und zählen eins. Dann atmen Sie aus uns beim zweiten Atemzug zählen Sie zwei. Dann atmen Sie wieder aus, beim dritten Atemzug zählen Sie drei und atmen wieder aus. Sie zählen Ihre Atemzüge, bis Sie bei zehn ankommen.
Wenn Ihre Gedanken dazwischen abschweifen, holen Sie sich wieder zurück und fangen Sie wieder bei eins an. Beginnen Sie von vorne, um zu spüren, wie der Atem durch Ihre Nase einströmt, sich die Bauchdecke hebt und beginnen Sie wieder jeden Atemzug zu zählen. Es kann gut sein, dass Sie dann zur Ruhe kommen, weil Sie sich auf Ihr Atmen konzentrieren und dann einschlafen können.
Wenn man wegen einer Erkrankung in einem Krankenhaus behandelt wird, tauchen immer wieder verschiedenste Fragen und Ängste auf, welche die Therapie oder die Nebenwirkungen betreffen können. Manche Fragen sind auch noch nicht beantwortet.
Es ist hilfreich, zu schauen: „Was ist gerade meine größte Angst? Wovor genau habe ich Angst? Brauche ich noch ein Gespräch mit der Medizinerin oder dem Mediziner, um Fragen zu klären? Welche Nebenwirkungen machen mir Angst? Was kann man tun, wenn eine Nebenwirkung auftritt?“
Ganz wichtig sind Informationen, denn diese helfen ungemein gegen Ängsten. Je informierter Sie sind, was man medizinisch tun kann, falls Nebenwirkungen auftreten, desto besser wird es Ihnen gehen. Wenn die Anspannung zu groß ist, gibt es beispielsweise Entspannungsübungen und Atemübungen zur Entlastung. Schauen Sie, dass Sie wieder tief Luft holen und zur Ruhe kommen.
Holen Sie sich psychologische Unterstützung, wenn Sie allein nicht zurechtkommen. Das können Sie in der Krebshilfe machen oder Sie kontaktieren eine klinische Psychologin im niedergelassenen Bereich, um Fragen zu klären und Ängste zu besprechen.
Weinen ist für den Körper eine gute und gesunde Entlastung. Die Tränenflüssigkeit enthält Stresshormone, sie werden mit der Tränenflüssigkeit ausgeschieden. Lassen Sie es zu, es wird Ihnen danach besser gehen. Es gibt viele Meinungen, die sagen, dass man nicht weinen soll und dass es nicht gut tut. Im Endeffekt ist das Weinen eine gut im Körper angelegte Entlastungsmöglichkeit und es besteht keine Gefahr, dass Sie im Weinen verbleiben.
Je nachdem, was Ihnen in der Vergangenheit bereits geholfen hat, um innerlich wieder zur Ruhe zu kommen, können Sie auf verschiedene Übungen zurückgreifen. Vielleicht tut es Ihnen gut, sich abzulenken oder es hilft, die Aufmerksamkeit woanders hinzuleiten.
Auf jeden Fall ist es gut, beide Füße auf den Boden zu stellen und eine Atemübung zu machen. Natürlich ist es immer hilfreich, wenn möglich, rauszugehen und sich körperlich zu bewegen. Es ist eine gute Möglichkeit, die Muskelentspannung nach Jacobson zu lernen. Dies ist ein aktives Verfahren und gut anzuwenden, wenn Sie sich im Krankenhaus befinden.

Wenn eine große Anspannung da ist und Sie aus Hilflosigkeit große Emotionen haben, das kann Wut oder Ärger sein, dann kann es gut tun, tief Luft zu holen und diese stoßweise auszuatmen. Das können Sie ein paar Mal wiederholen, bis Sie merken, dass Sie entspannter werden.
Es gibt auch die Möglichkeit ein Duftsackerl zu nehmen, Lavendel eignet sich dazu gut und an diesem zu riechen und sich abzulenken. Es kann helfen, die Aufmerksamkeit auf etwas anderes zu lenken.
Eine weitere Möglichkeit ist die Muskelentspannung nach Jacobson, ein aktives Verfahren, das dabei hilft, sich zu entspannen.
Es gibt eine gute Atemübung, die Ihre innere Ruhe wieder bringen kann. Stellen Sie sich eine Kerze vor, die vor Ihnen steht und brennt. Versuchen Sie diese mit einem tiefen Atemzug zum Flackern zu bringen, aber sie nicht auszublasen.
Probieren Sie die Kerze mit einem langsamen Ausatmen möglichst lange zum Flackern zu bringen. Wiederholen Sie das ein paar Mal, bis Sie das Gefühl haben, dass Sie innerlich ruhiger geworden sind. Konzentrieren Sie sich in Gedanken auf die Flamme und beobachten Sie, wie sie flackert. Spüren Sie, wie gut es tut, wenn man merkt, wie sich der ganze Körper entspannt.
Hier geht es zum Video-Interview: „Zeit bis zur CAR-T-Zellinfusion“
Um die Infusion der CAR-T-Zellen final planen zu können, ist es notwendig zu wissen, wann die CAR-T-Zellen zum Behandlungszentrum geliefert werden, beziehungsweise wann sie vorhanden sein werden.
Sobald die Zellen eingetroffen sind, wird die Verabreichung der lymphodepletierenden Chemotherapie geplant. Diese erfolgt in der Regel ambulant oder tagesstationär.
Nachdem die Chemotherapie abgeschlossen ist, wird die Aufnahme festgelegt. Sie erfolgt ungefähr drei bis sechs Tage nach Beendigung der lymphodepletierenden Chemotherapie.
Für die Verabreichung der CAR-T-Zelltherapie ist es derzeit noch empfohlen, dass die Patientinnen und Patienten danach zumindest zwei Wochen lang stationär im Krankenhaus aufgenommen werden. Die Infusion der CAR-T-Zellen erfolgt in der Regel am Aufnahmetag oder am Tag danach.
Die Zellen werden in einem Stickstofftank, wo sie gekühlt werden, zum Patientenzimmer geliefert. Sie werden vor dem Patientenzimmer aufgetaut und das Produkt, welches man erhält, ist ein kleiner Beutel, der ungefähr fünfzig Milliliter enthält. Dieser enthält die Zellen und wird mit einem Infusionsbesteck angestochen. So kann die Infusion direkt in eine periphere oder zentrale Vene erfolgen.
Während der Infusion kann es zu leichten Unverträglichkeitsreaktionen kommen, die, so nimmt man an, auf das Frostschutzmittel im Präparat zurückzuführen sind. Man erhält daher eine Vortherapie, die aus einem Antihistaminikum und Paracetamol besteht, damit es nicht zu Schüttelfrost oder sonstigen Unverträglichkeitsreaktionen kommt. Wirklich gefährliche Reaktionen bei der Infusion sind bisher nicht bekannt.
Die Aufenthaltsdauer im Krankenhaus dient im Endeffekt dazu, schwere, frühe Nebenwirkungen möglichst frühzeitig zu erkennen und zu behandeln.
Die meisten Nebenwirkungen, konkret das Cytokine Release Syndrom oder die Neurotoxizität, treten innerhalb der ersten acht bis zwölf Tage auf. Somit beläuft sich die derzeit empfohlene Beobachtungsdauer auf der Station, auf ungefähr zehn bis vierzehn Tage.
Nach der Entlassung von der CAR-T-Zelltherapie werden ein paar prophylaktische Medikamente empfohlen. Das sind vor allem Medikamente, die vor opportunistischen Infektionen schützen sollen. Nach der Chemotherapie und der CAR-T-Zell-Infusion ist das Immunsystem geschwächt und es können Infektionen auftreten, die immungesunde Patienten nicht so häufig betreffen.
Es handelt sich beispielsweise, um eine Pneumocystis Infektion, das ist ein spezieller Lungenkeim und um die Reaktivierung von Herpes zoster Viren, also Gürtelrose Viren. Hierbei empfiehlt es sich, entsprechende prophylaktische Medikamente zu verabreichen.
Hier geht es zum Video-Interview: „Während der CAR-T-Zelltherapie – Infusion bis Entlassung“
Wenn Sie Ihre Therapie erhalten, gibt es neben der medizinischen Behandlung auch die Möglichkeit selbst etwas beizutragen, damit man besser durch die Therapie kommt. Die Mediziner, Medizinerinnen und die Pflege haben immer gute Tipps, was Sie tun können und sollten.
Auch die Kolleginnen und Kollegen aus der Physiologie und Diätologie haben gute Tipps, wie Sie sich körperlich fit halten können und wie Sie Ihren Körper während der Therapie unterstützen können.
Wenn während der Therapie Unsicherheiten auftreten und Sie nicht wissen, ob Sie auf etwas bestimmtes achten müssen, dann fragen Sie unbedingt nach. Es gibt, wenn Sie es beobachten, viel Pflegepersonal, das immer wieder hereinkommt. Sie können dieses oder die Medizinerinnen und Mediziner fragen.
Man kann gar nicht wissen, worauf man alles achten muss und was genau man befolgen soll. Fragen Sie nach, auch wenn Sie es schon einmal gehört haben und sich nicht mehr erinnern. Man vergisst viel, wenn man angespannt ist, sodass man manches öfters hören muss, um sich genau zu merken, was man wie tun soll und was nicht.
Neben der Familie und den Freunden ist es hilfreich, sich psychoonkologische Unterstützung zu holen. Während dem stationären Aufenthalt tauchen immer wieder Ängste und Gedanken auf, die man vielleicht vorerst nicht mit der Familie oder mit Freunden besprechen will. Es kommt auch zu körperlichen und psychischen Zuständen, die man manchmal nicht einordnen kann, die irritieren und Angst machen können.
Ein Gespräch mit dem zuständigen Arzt oder dem Psychologen ist hilfreich und kann entlasten. In der Zeit der Therapie können viele körperliche und psychische Reaktionen auftreten, die Ihnen unbekannt sind, bei denen Sie nicht wissen, ob sie normal sind. Es gibt auch vieles, was für diese Zeit normal ist, sich aber nicht so anfühlt. Um das zu wissen, ist es hilfreich es zu besprechen, damit Sie wissen, dass die Therapie tut, was Sie tun soll und es in Ordnung ist, wie Sie sich fühlen.
Die Therapien, die Sie bekommen, bewirken etwas in Ihrem Körper und das sollen sie auch. Daraufhin wird der Körper meistens müde, Sie sind erschöpft, ohne das Gefühl zu haben, wirklich etwas getan zu haben. Das ist für viele irritierend und unbefriedigend, es tauchen Ängste und Sorgen auf.
Die Müdigkeit ist oft nicht gut auszuhalten, reden Sie mit dem Personal und der Psychologin, besprechen Sie Ihre Ängste und Gefühle. Aus der Hilflosigkeit heraus kann Ärger, Traurigkeit oder Verzweiflung entstehen. Die Erschöpfung ist normal, sie heißt nicht, dass man aufgibt oder nicht mehr durchhält.
Es ist anstrengend diese Therapie zu machen und es hilft, wenn man sich Unterstützung holt. Schauen Sie genau, wer von Ihren Bekannten, Freunden und Familie Ihnen gut tut.
Überlegen Sie aber auch, wer oder was Ihnen nicht gut tut. Es gibt beispielsweise einige Ratschläge, die immer wieder kommen und sich nicht gut anfühlen. Es ist Ihnen erlaubt, nur die Personen und Dinge zuzulassen, bei denen Sie das Gefühl haben, dass sie Ihnen helfen und mit denen Sie sich unterstützt fühlen.
Im Verlauf einer Therapie ist man mal optimistischer und mal weniger. Die negativen Gedanken, die auftauchen können, gehören dazu. Es bedeutet nicht, dass die Therapie weniger wirkungsvoll ist.
Es ist so, als würden Sie einen hohen Berg besteigen und die letzten dreihundert Meter sind vom Gefühl her kaum mehr zu schaffen. Die Luft geht Ihnen aus, Sie sind erschöpft und es hilft dann langsamer zu gehen und Pausen zu machen. Machen Sie einen Schritt nach dem anderen, die negativen Gedanken sind egal, sie sind einfach dabei.
Machen Sie kleine Schritte und drücken Sie aus, was sich gut anfühlt und hilfreich ist. Besprechen Sie das mit den Psychologen oder Ihrer Familie, denn es ist nun mal so, es heißt aber nicht, dass Sie den Kopf in den Sand stecken. Es bedeutet, dass es einfach anstrengend ist und Sie mehr Zeit brauchen, um am Gipfel anzukommen. Die negativen Gedanken sind mit dabei, sie tun mir aber nichts.
Hier geht es zum Video-Interview: „Mein Beitrag zur CAR-T-Zelltherapie“
Bei den auftretenden Nebenwirkungen kann man zwischen zwei zeitlichen Phasen unterscheiden. Die frühen Komplikationen treten innerhalb der ersten vierzehn Tage auf. Hier sind vor allem zwei Nebenwirkungen relevant, zum einen das Cytokine Release Syndrom, auf Deutsch das Zytokin Freisetzungssyndrom genannt.
Zytokine sind Botenstoffe und werden im Rahmen dieser Komplikation von den CAR-T-Zellen im Körper produziert. Die CAR-T-Zellen zirkulieren im Körper, sie finden die Tumorzellen und werden aktiviert. Diese Aktivierung führt zur Freisetzung von Botenstoffen, die im Körper eine generalisierte Entzündungsreaktion auslösen können.
Die Symptome des Syndroms, auch als CRS abgekürzt, sind Fieber, ein Anstieg der Herzfrequenz, Blutdruckabfall und eine Kreislaufbelastung, wie sie beispielsweise bei schweren Blutvergiftungen auftreten kann. In manchen Fällen ist es notwendig, dass die Patientinnen und Patienten auf der Intensivstation behandelt werden, weil der Kreislauf mittels Medikamente unterstützt werden muss.
Die zweite Gruppe der akuten Nebenwirkungen sind die Neurotoxizitäten, das sind Nebenwirkungen, die das zentrale Nervensystem betreffen. Hierbei können einerseits die Botenstoffe die Hirnfunktion beeinträchtigen, andererseits können die CAR-T-Zellen in das Gehirn einwandern und dort zu Komplikationen führen. Die Neurotoxizität kann sich von einer Schlaganfall ähnlichen Symptomatik, Sprachschwierigkeiten, Koordinationsschwierigkeiten, bis hin zu epileptischen Anfällen oder Koma äußern.
In den meisten Fällen sind diese akuten Komplikationen mittels Medikamente reversibel, das bedeutet wieder umkehrbar. Es kommt so wieder zu einer Normalisierung des Geisteszustands und der neurologischen Funktion. Bei unter fünf Prozent der Betroffenen wurden in diesem Zusammenhang tödliche Ausgänge beschrieben.
Zu denen längerfristigen Komplikationen zählt die Zytopenie , denn bei einigen Patientinnen und Patienten, kommt es nach der CAR-T-Zelltherapie zu einer längerfristigen Verminderung von Blutzellen. Es heißt Leukopenie, wenn die Abwehrzellen vermindert sind, aber auch die Thrombozyten oder das Hämoglobin können vermindert sein. Im längerfristigen Verlauf kann über die ersten zwei bis vier Wochen hinaus ein erhöhtes Infektionsrisiko bestehen.
Diesen Komplikationen beziehen sich hauptsächlich auf die etablierten CAR-T-Zelltherapien. Es hat sich jedoch gezeigt, dass sie abhängig von den Produkten her auftreten und sich auch zwischen den Erkrankungen unterscheiden, bei denen diese eingesetzt werden. Es ist also durchaus möglich, dass wir in Zukunft bei anderen Indikationen, bei anderen CAR-T-Zellprodukten, noch andere Nebenwirkungen sehen, die wir bis jetzt nicht kennen.
Die Behandlung des Cytokine Release Syndroms erfolgt mittels eines Antikörpers. Dieser nennt sich Tocilizumab und ist speziell gegen einen Botenstoff gerichtet, der für die Entzündungen im Körper, im Rahmen des Syndroms, verantwortlich ist. Der Antikörper fängt diese Botenstoffe ab und in schweren Fällen wird die CAR-T-Zellfunktion zusätzlich, durch die Gabe von Steroiden und Kortison , gebremst. Es gelingt in achtzig bis neunzig Prozent der Fälle, das Cytokine Release Syndrom erfolgreich zu behandeln.
Bei der Neurotoxizität, den zentralnervösen Nebenwirkungen, ist Kortison und Dexamethason das Mittel der Wahl. Diese Komplikationen können in der Regel erfolgreich behandelt und die neurologische Funktion innerhalb weniger Tage bis Wochen vollständig wiederhergestellt werden.
Bei den längerfristigen Zytopenien ist die Therapie schwieriger. Es werden Wachstumsfaktoren verabreicht, um die Zellproduktion im Blut wieder anzukurbeln, das gelingt aber leider nicht immer. Bei dieser Komplikation ist das supportive Management die wichtigste Behandlungssäule. Dazu zählen Prophylaxen gegen Infektionen, regelmäßige Kontrollen in der Ambulanz und rasche Vorstellungen beim behandelnden Zentrum oder in der Notfallambulanz, wenn beispielsweise hohes Fieber oder Infektionen auftreten.
Die kritische Phase in der Behandlung ist durch die stationäre Observanz relativ gut abgedeckt. Es gibt etablierte Screening-Maßnahmen, wie das zweimal tägliche Ausfüllen eines Fragebogens, damit die neurologischen Nebenwirkungen früh erkannt werden können. Hier ist die Wachsamkeit des Patienten und das Berichten von Symptomen an die Behandlung, auch wenn sie nur klein sein mögen, von extremer Bedeutung.
Teils kann es wichtig sein, die Angehörigen miteinzubeziehen, damit auch diese bei Besuchen darauf achten können, ob es beispielsweise Persönlichkeitsveränderungen gibt. Im ambulanten Verlauf Zuhause sind die Kontrollen sehr engmaschig und es ist wichtig, seine Beobachtungen oder Ängste hemmungslos zu kommunizieren.
Die Therapie ist, auch wenn es sie schon ein paar Jahre gibt, noch relativ jung. Wir Behandler und Behandlerinnen lernen mit jedem Patienten immer weiter dazu. Das beinhaltet auch das Erkennen von Nebenwirkungen, die bisher noch nicht regelmäßig aufgetreten sind.
Die spezifischen Nebenwirkungen der CAR-T-Zelltherapie könne sehr gut behandelt werden. Es konnte zwar gezeigt werden, dass durch die Komplikation selbst, aber auch durch die Therapie der Komplikation, die Ansprechraten und das Gesamtüberleben nach der Therapie reduziert sein können.
Für den Großteil der Patienten kann man jedoch sagen, dass stattgehabte Komplikationen, wie das Cytokine Release Syndrom oder die Neurotoxizität keine Nachwirkungen auf den Behandlungserfolg haben sollten, wenn sie erfolgreich behandelt werden können.
Hier geht es zum Video-Interview: „Nebenwirkungen nach der CAR-T-Zellinfusion“
Die Entlassung aus dem Zentrum erfolgt in der Regel vierzehn Tage nach CAR-T-Zellgabe. Bereits dann sind einige Nebenwirkungen nicht mehr möglich, wie das Tumorlyse-Syndrom, jedoch können andere Nebenwirkungen auftreten.
Diese sollten Sie unbedingt kennen, es sind zum einen die neurotoxischen Nebenwirkungen, die bis zu acht Wochen nach der CAR-T-Zellgabe auftreten können. Wenn Sie Symptome, wie Kopfschmerzen, Zittern, Schlafstörungen oder Sprachprobleme haben, sollten Sie umgehend Ihr CAR-T-Zentrum aufsuchen.
Es sind aber auch protrahierte Infekte, die erst nach der Entlassung aus dem CAR-T-Zentrum auftreten. Es ist wichtig, dass Sie, wenn Sie Fieber bekommen und sich nach der Entlassung krank fühlen, umgehend das CAR-T-Zentrum aufsuchen.
Nach diesen acht Wochen, bis zu einem Jahr nach CAR-T-Zellgabe, suchen Sie bei Symptomen bitte Ihren Hausarzt auf, um Infekte abklären zu lassen und sich eventuell in das CAR-T-Zentrum zurück überweisen zu lassen. Protrahierte Infekte können bis zu einem Jahr nach CAR-T-Zellgabe auftreten, wir sprechen hier von Virusinfekten, bakteriellen Infekten und Pilzinfektionen.
Um diese abzuwenden, ist eine Prophylaxe in Form von Tabletten einzunehmen. Dazu zählen Virusprophylaxen, sogenannte Virostatika, für ein Jahr und eine Prophylaxe gegen den Pneumocystis carinii, einen Keim in der Lunge, um eine opportune Infektion rechtzeitig abzuwenden.
Grundsätzlich ist es so, dass Langzeitnebenwirkungen nach der CAR-T-Zelltherapie sehr selten auftreten. Die Nebenwirkungen, die auftreten können, sind die drei großen Blöcke, dazu zählen vor allem die Infektionen bis zu einem Jahr nach Therapie. Es ist daher wichtig, dass Sie bei Fieber sofort zum Arzt oder in das CAR-T-Zentrum gehen.
Bis zu einem Jahr nach CAR-T-Zellgabe sollten Sie, wenn Sie eine Impfung benötigen, das mit Ihrem Hausarzt oder dem Zentrum besprechen. Eine unausreichende Immunantwort auf die Impfung ist möglich und damit wäre diese unwirksam.
Sie sind die ersten vierzehn Tage nach der CAR-T-Zellgabe stationär im CAR-T-Zentrum aufgenommen. In dieser Zeit treten die meisten Nebenwirkungen auf, wie das Cytokine Release Syndrom, das zu einem schweren Schockzustand führen kann. Zwei Wochen nach der Therapie ist dieses Syndrom nicht mehr möglich und Sie werden entlassen.
Möglich sind dann allerdings die Neurotoxizitäten, mit Kopfschmerzen, Schlafproblemen, Sprachproblemen und Zittern. Es kann bis zu acht Wochen nach CAR-T-Zellgabe auftreten. Infekte jeglicher Art, bakteriell, viral oder Pilzinfektionen, können bis zu einem Jahr nach der Therapie auftreten. Danach sollten diese drei Nebenwirkungen jedoch nicht mehr entstehen.
Grundsätzlich ist es für den behandelnden Arzt schwierig, im Einzelfall zu sagen, welche Nebenwirkungen mit welcher Wahrscheinlichkeit bei Ihnen auftreten können und welche eher nicht. Es gibt aber Scores, das sind Berechnungstabellen, mit denen man vorab sagen kann, mit welcher Wahrscheinlichkeit ein Cytokine Release Syndrom oder eine Neurotoxizität auftreten kann.
Bei den Infektionen ist es schwieriger zu sagen, wann sie auftreten werden und wann nicht. Es ist hier wichtiger, dass Sie sich nach der Therapie aktiv dagegen schützen. Es gibt empfohlene Hilfsmitteln und Verhaltensweisen, wie das Tragen von Masken und das Vermeiden von großen Menschenansammlungen und Infektionsquellen, im Jahr nach der Therapie.
In weiterer Folge ist es wichtig, dass medikamentöse Prophylaxen gegen Viren und Bakterien, in Form von Tabletten eingenommen werden. Sie schützen vor opportunen Infektionen im ersten Jahr.
Darüber hinaus werden Immunglobuline gegeben, da nach der CAR-T-Zellgabe mit hoher Wahrscheinlichkeit ein Mangel bei Ihnen auftreten wird. Diesen kann man im Blut messen und sollte er bestehen, können die Immunglobuline in Form von Infusionen substituiert, also ergänzt werden, um sich vor opportunen Infekte zu schützen.
Hier geht es zum Video-Interview: „Spätere Nebenwirkungen nach der CAR-T-Zelltherapie“
Wichtig ist, dass Sie sich nach der Entlassung in der Nähe des CAR-T-Zentrums aufhalten, also dort wohnen oder Ihren Wohnort für diesen Zeitraum dorthin verlegen. Wenn Nebenwirkungen auftreten, können Sie dann umgehend das Zentrum aufsuchen.
Wichtig ist, dass Sie in dieser Zeit auch keine schweren Geräte bedienen, nicht Autofahren und keinen Risikosport betreiben, um mögliche Unfällen, im Rahmen von Konzentrationsschwächen oder andere Nebenwirkungen vorzubeugen.
Nach der Entlassung aus dem CAR-T-Zentrum sollten Sie die ersten drei Monate monatlich eine Kontrolle dort haben, danach alle drei Monate, bis das erste Jahr vorüber ist. Nach dem ersten Jahr ist es dann eine Nachsorge, wie bei jeder hämatologischen Erkrankung, bei der Sie mit dem Arzt die Termine besprechen.
Es gibt eine simple Fingerübung, die recht effektiv ist, wenn die Gedanken zu kreisen beginnen, nicht mehr aufhören und die Angst dazu führt, dass der Atem schneller wird und dann wiederum die Angst stärker wird. Betrachten Sie Ihre Hände, das machen kleine Kinder auch und zählen Sie, mit der einen Hand, die Finger der anderen Hand.
Zählen Sie nach oben „1-2-3-4-5“ und dann wieder nach unten „5-4-3-2-1“. Machen Sie das abwechselnd mit der rechten und der linken Hand, sodass Sie mit etwas ganz anderem beschäftigt sind, als mit Ihren Ängsten und Gefühlen. Sie werden merken, dass Sie sich so wieder beruhigen können.
Sobald Sie entlassen sind und wieder Zuhause wohnen, sollten Sie Ihren Arzt aufsuchen, wenn Nebenwirkungen der Therapie auftreten. Dazu zählen Konzentrationsschwierigkeiten, Schlafprobleme, Zittern, Kopfschmerzen und Infekte. Gerade Infekte und Fieber ab achtunddreißig Grad erfordern ein unverzügliches Aufsuchen des Arztes. Dieser wird Sie, wenn nötig, an Ihr CAR-T-Zentrum überweisen.
Es ist wichtig zu wissen, dass nach der Therapie Spätfolgen auftreten können. Es können zum einen reproduktive Probleme sein, dass Sie Probleme bei der Fortpflanzung haben. Zum anderen können es neue Krebserkrankungen oder ganz andere Erkrankungen und Nebenwirkungen sein. Wenn Sie Nebenwirkungen haben, sollten Sie diese unbedingt mit Ihrem Arzt besprechen.
Darüber hinaus sollten Sie Ihren Arzt aufsuchen, wenn der Verdacht auf einen Krankheitsrückfall besteht. Symptome dessen können zyklisches Fieber, mit immer wieder auftretenden Fieberspitzen, Gewichtsverlust, Nachtschweiß oder Lymphknotenschwellungen sein. Wenn der Verdacht auf einen Relapse, ein Wiederauftreten der Grunderkrankung entsteht, sollten Sie unbedingt den Arzt aufsuchen, um dies rechtzeitig zu erkennen.
Ein Jahr nach CAR-T-Zellgabe sind keine Nebenwirkungen mehr zu erwarten, die mit der Therapie in Zusammenhang stehen. Da es sich bei der CAR-T-Zelltherapie aber um eine neue Therapieform handelt und Langzeitdaten, von zehn bis fünfzehn Jahren, noch nicht bestehen, ist es wichtig, dass sämtliche Nebenwirkungen von Ihnen mit dem Arzt und dem Zentrum besprochen werden.
Diese Erfahrungen werden erfasst, um mehr Informationen über die Therapie im klinischen Alltag zu sammeln. Die Hersteller der CAR-T-Zelltherapien sind dazu verpflichtet, Ihre Nebenwirkungen bis zu fünfzehn Jahre nach Verabreichung zu erfassen und in ein Register einzutragen. So werden alle Informationen und Daten über die Therapie gesammelt.
Hier geht es zum Video-Interview: „Nach der CAR-T-Zelltherapie – Nachsorge wahrnehmen“
Wenn die Therapie vorbei ist und man endlich wieder in den Alltag zurückkehrt, ist der Wunsch nach Normalität groß und die Erwartungen hoch, dass man rasch wieder alles machen kann. Wenn Sie zurückschauen, waren Sie viel mit Therapien und Wartezeiten beschäftigt. Das war anstrengend und es braucht mehr Zeit sich davon zu erholen, als man meinen möchte.
Eine onkologische Rehabilitation ist eine gute Möglichkeit, wieder zu Kräften zu kommen und sich zu erholen. Gemeinsam mit einer Physiotherapie können Sie beispielsweise auch körperlich wieder fitter werden.
Für viele ist es ungewohnt, nach den Therapien weiterhin diese Erschöpfung zu erleben. Es kann der Wunsch aufkommen, dass man gerne von Angehörigen, Freunden oder Bekannten mitgenommen werden würden, um beispielsweise einen Spaziergang zu machen. Es kann jedoch sein, dass man sich nicht traut, dies anzusprechen.
Daher fragen Sie nach Unterstützung, fragen Sie Ihre Freunde, was Sie gerne machen würden. Wenn Sie sich zu erschöpft fühlen, etwas alleine zu tun, fragen Sie andere, ob Sie zusammen etwas unternehmen wollen. Machen Sie einen Ausflug, vielleicht regelmäßig Sport oder einen Spaziergang gemeinsam.
Es ist am Anfang viel leichter aus der Erschöpfung herauszukommen, wenn man zu zweit etwas macht, anstatt alleine. Auch, wenn Sie es bisher nicht gewohnt waren, nach Hilfe zu fragen, tut sie in dieser Zeit sehr gut. Sie werden sich so schneller erholen.
Nach den Therapien folgen in geregelten Abständen Kontrollen, die von den Medizinern so gelegt sind, dass Sie immer über den Therapieerfolg Bescheid wissen. Es ist für Sie wichtig zu wissen, wann der nächste Kontrolltermin ist, welcher Arzt mit Ihnen sprechen wird, was mit Ihrem Körper passiert und wie die Therapie verlaufen ist.
Es ist ein gutes Ziel, dass die Angst nicht bereits wochenlang vor der Kontrolle hoch ist, sondern erst unmittelbar davor. Es ist normal, dass die Angst vor Untersuchungen und Kontrollen immer stärker spürbar wird. Es reicht jedoch, wenn es erst am Vortag oder am Tag der Untersuchung so weit ist. Die Angst wird mit Sicherheit wieder verschwinden und die Anspannung sinkt, wenn man weiß, was los ist und wo man steht.
Es ist gut zu hinterfragen, um welche Angst und Fantasie es sich handelt, benennen Sie diese. Registrieren Sie diese Angst, schreiben Sie sie auf, wenn Sie das Gefühl haben, Sie könnten es vergessen. Manchmal tut es gut, die Ängste und Sorgen niederzuschreiben.
Lenken Sie sich ab, Sie können Entspannungsübungen machen oder an der frische Luft spazieren gehen. Bitten Sie Freunde um Ablenkung, sie können Ihnen etwas erzählen, damit Sie auf andere Gedanken kommen.
Hier geht es zum Video-Interview: „Nach der CAR-T-Zelltherapie – Zurück in den Alltag“
Um medizinische Entscheidungen treffen zu können, braucht es ein Wissen, über die Wirkungen und Nebenwirkungen der Therapie oder Maßnahme. Wenn Sie als Angehörige einer betroffenen Person das Gefühl haben, dass diese Unterstützung braucht, fragen Sie einfach nach, wie sie zu Ihrer Entscheidung gekommen ist und welche Ängste es gibt.
Oft ist es gut, noch einmal zusammen mit der Patientin oder dem Patienten einen Mediziner oder eine Medizinerin aufzusuchen, um Fragen zu klären. Immer, wenn Unsicherheiten entstehen, tut es gut, sich Informationen einzuholen.
Es ist normal, dass auch Sie als Angehörige Ängste haben, Sie machen sich zum Beispiel Sorgen, dass etwas nicht klappen könnte. Besprechen Sie diese Sorgen mit jemandem, der sich auskennt oder mit einer Psychologin oder einem Psychologen. Manchmal stecken ganz andere Ängste dahinter, wenn man versucht den Patienten zu unterstützen oder zu schützen.
Von Person zu Person ist es unterschiedlich, was gut tut und was stärkt. Was Ihnen als Angehörige gut tut, kann etwas ganz anderes sein, als was dem Patienten oder der Patientin gut tut.
Fragen Sie einfach nach, wie Sie unterstützen können und was gut tun würde. Kampfparolen, wie dieses „kämpfe und denk positiv“, sind selten hilfreich. Manchmal tun sie gut, das wissen Sie aber nur, wenn Sie ein Naheverhältnis zu der betroffenen Person haben.
Sie können immer wieder empathisch nachfragen, wie es der Person geht. Ich weiß aus Erfahrung, dass Patienten und Patientinnen sich über diese Frage wirklich freuen. Wenn sie ehrlich gefragt werden, wie es ihnen geht, ist das eine große Unterstützung. Die Patienten fühlen sich so emotional aufgefangen und unterstützt.
Die Angehörigen von Patienten und Patientinnen fühlen sich oft hilflos und wissen nicht, wie sie diese am besten unterstützen können. Die Emotionen mitzutragen ist schwer und anstrengend, trotzdem haben Sie als Angehörige vielleicht das Gefühl, nichts tun zu können.
Fragen Sie einfach nach: „Ist es hilfreich, wenn ich vorbei komme? Kann ich dir etwas schicken? Was wünschst du dir von mir? Sag mir, wenn irgendwas ist, was nicht unterstützend ist.“ So wird es für Sie und den Patienten einfacher sein, offen darüber zu sprechen, was gut tut, was nicht und wie Sie sich gegenseitig unterstützen können.
Es gibt verschiedene Gründe, warum Angehörige gerne allein mit dem Behandlungsteam sprechen wollen. Manchmal haben sie das Gefühl, nicht alles vom Patienten zu erfahren oder dass dieser nicht gut genug Bescheid weiß.
Es ist unumgänglich, dass Sie mit Ihrem erkrankten Angehörigen sprechen und ihn fragen, ob es in Ordnung ist, wenn Sie mal alleine mit dem Behandlungsteam sprechen. Diese Abklärung kann hilfreich sein, denn mehr Informationen können eine Erleichterung für Sie sein, was wiederum auch für die betroffene Person erleichternd sein kann. Es hilft zu wissen, dass man auf demselben Wissensstand ist.
Es kann aber auch sein, dass Patienten und Patientinnen gar nicht zu viel wissen wollen und ihre Angehörige darum bitten, mit dem Behandlungsteam zu sprechen, weil ihnen einfach alles zu viel ist.
Ohne die Absprache mit Ihrem erkrankten Angehörigen ist die Kontaktaufnahme mit dem Behandlungsteam jedoch nicht in Ordnung.
Hier geht es zum Video-Interview: „Angehörige & CAR-T-Zelltherapie – Kommunikation mit PatientInnen“
Wenn die Termine anstehen und die Untersuchungen erfolgen, kann es zu einem Anstieg der Anspannung und Angst kommen. Es tut den Patienten und Patientinnen oft gut, wenn sie dann nicht allein gelassen werden und erfahren, dass Sie als Angehöriger oder Angehörige mit dabei sind.
Fragen Sie nach, wie Sie unterstützen können, ob Sie die Person zu den Untersuchungen bringen können und ob es eine Hilfe wäre, wenn Sie zum Besprechungstermin mit dem Arzt oder der Ärztin mitkommen. Vier Ohren hören mehr als zwei und für viele Patienten und Patientinnen ist es hilfreich, sie fühlen sich unterstützt, wenn sie nicht allein ins Krankenhaus gehen müssen.
Es tut gut sich in der Wartezeit abzulenken und Freunde darum zu bitten, etwas mit Ihnen gemeinsam zu machen, wie Spaziergänge. Wartezeiten sind psychisch sehr anstrengend, es kann beispielsweise zu Schlafproblemen kommen.
Sollten Sie nicht durchschlafen oder einschlafen können, dann lassen Sie sich von einem Mediziner oder einer Medizinerin unterstützen. Es gibt immer wieder Zeiten, die meist begrenzt sind, in denen es gut tut, eine Tablette oder Tropfen zu nehmen, um wieder einen guten Schlaf zu haben.
Je nachdem, wie nahe Sie der Person stehen, kann es gut sein, sie in den Arm zu nehmen, gemeinsam auf dem Sofa zu sitzen oder einen Ausflug zu machen. Ein Tapetenwechsel tut gut und auch die Zweisamkeit oder eine freundschaftliche Zeit zu genießen. So sind Sie in Gedanken nicht immer bei der Krankheit, Sie dürfen auch mal woanders sein.
Wenn die Patientinnen und Patienten wieder nachhause kommen, freuen sie sich oft, die banalsten Dinge, wie den Haushalt oder den Garten wieder selbst zu erledigen. Sie als Angehörige sind oft bemüht, dann Dinge abzunehmen, zu unterstützen und nicht zuzulassen, dass die Person zu viel macht, die so lange im Krankenhaus war und viele Therapien bekommen hat.
Aus vielen Gesprächen weiß ich, dass die Patienten und Patientinnen eine große Sehnsucht danach haben, endlich wieder einfache Dinge des täglichen Lebens zu machen. Sie freuen sich, wenn sie den Geschirrspüler einräumen oder wieder einkaufen gehen können.
Sprechen Sie miteinander, auch Sie als Angehörige haben viel mitgemacht. Es ist für Sie eine Entlastung zu wissen, dass derjenige Dinge erledigen kann und Sie nicht immer einspringen müssen. Sie werden das Vertrauen wiedererlangen, dass die Person wirklich entsprechend belastbar ist.
Hier geht es zum Video-Interview: „Angehörige & CAR-T-Zelltherapie – Aktive Unterstützung“
Die Angst vor dem Rezeptiv ist bei den Patientinnen und Patienten stark, aber auch bei ihren Angehörigen. Fragen Sie sich als Angehörige oder Angehöriger: „Was würde es für mich bedeuten, wenn ein Rezidiv kommt? In welche Richtung geht meine Angst? Haben Sie Angst, jemanden zu verlieren? Haben Sie Angst, noch einmal so eine Therapie durchzumachen? Haben Sie Angst, es nicht schaffen zu können? Was sind Ihre Fantasien?“
Mit diesen Gedanken sollten Sie sich an eine psychologische Unterstützung wenden. Manchmal stellt sich die Frage, was es für die Familie oder die Kinder bedeuten würde. Manchmal sind es aber auch Fantasien, die gar nichts mit der Realität zu tun haben. Wenn Sie das Gefühl haben, dass die Ängste nur Sie betreffen und Sie diese nicht mit dem Partner, der Partnerin oder Angehörigen besprechen möchten, dann besprechen Sie diese mit professioneller Hilfe.
Ansonsten setzen Sie sich zusammen, um darüber zu sprechen. Die Angst taucht auch beim Patienten oder der Patientin selbst auf. Gemeinsam darüber zu sprechen, vielleicht zu weinen und es dann abzuhaken und auf die Seite zu stellen, tut beiden gut.
Wenn die Angst steigt, hilft Ihnen die Bewegung, gehen Sie raus, beispielsweise laufen. Das können Sie allein oder mit Freunden machen. Bewegung führt dazu, dass man wieder lösungsorientierter wird und mehr im Hier und Jetzt verankert ist.
Um anstrengende Zeiten durchzuhalten, ist es wichtig, sich um sich selbst zu kümmern. Überlegen Sie, was Ihnen in der Vergangenheit gut getan hat, wobei Sie Kraft und Energie getankt haben.
Bleiben Sie in Bewegung, schauen Sie, dass Sie regelmäßig essen und auch Dinge allein machen. Man muss nicht immer zu Hause sein, man muss nicht die ganze Zeit neben der betroffenen Personen sein, um aufzupassen. Gehen Sie Ihrer Arbeit nach, das ist oft eine gute Ablenkung.
Schauen Sie, dass Sie Zeit für sich, Ihre Hobbys und Ihre Freunde haben. Nur, wenn Sie wirklich für sich selbst sorgen, können Sie für Ihren Partner oder Ihre Partnerin hilfreich sein. Für die Patientinnen und Patienten ist es auch gut zu sehen, dass Sie in der Lage sind, sich um sich selbst zu kümmern.
Wenn Sie die Therapien mit Ihrem Angehörigen oder Ihrer Angehörigen mitmachen, durchgehend zusammen sind und immer wieder mitbekommen, wie es der Person geht, dann mach das hilflos. Es entsteht eine große Ohnmacht und diese führt zu vielen Emotionen, wie Ärger, Wut und Hadern, wie es überhaupt dazu kommen konnte.
Es ist auch für Sie als Angehörige eine sehr anstrengende Zeit. Daher ist es wichtig, dass Sie Bescheid geben, wenn Sie Unterstützung brauchen. Sie merken möglicherweise, dass sich die Menschen in Ihrem Bekannten- und Freundeskreis zurückziehen. Dies geschieht aus der eigenen Hilflosigkeit, nicht zu wissen, wie man mit der Situation umgeht und teils aus Scheu.
Manchmal ist es gut aktiv zu werden und zu sagen: „Ich würde mir gerade gerne das von euch wünschen. Mir fällt die Decke auf den Kopf. Ich fühle mich allein. Ich hab das Gefühl, ich schaffe das nicht.“ Nehmen Sie sich Unterstützung, holen Sie sich Hilfe und lassen Sie sich von Ihrem Freundeskreis ein Stück weit tragen.
Freunde, Bekannte und Familie können eine gute Unterstützung sein. Manchmal reicht sie aber nicht aus oder ist keine Unterstützung. Dann ist es für Sie gut zu wissen, dass es in Krankenhäusern und bei der Krebshilfe professionelle Unterstützung gibt, die Ihnen auch als Angehörige begleitend und beratend zur Seite steht.
Der Patient oder die Patientin stehen oft so im Fokus, dass Sie als Angehörige gar nicht auf die Idee kommen, für sich selbst nach Hilfe zu suchen. Die Patienten und Patientinnen finden es aber unglaublich hilfreich zu wissen, dass Sie sich an ihrer Seite um sich selbst kümmern. Sie wissen dann, dass Sie gut aufgehoben sind und auf sich schauen. So können sich die Patientinnen und Patienten besser auf sich selbst fokussieren.
Hier geht es zum Video-Interview: „Angehörige & CAR-T-Zelltherapie – Meine Gesundheit“
Immunglobuline sind Abwehrstoffe des Körpers. Sie werden auch Antikörper genannt und helfen dabei, Krankheitserreger wie Viren oder Bakterien zu erkennen und zu bekämpfen. Es gibt verschiedene Arten von Immunglobulinen, zum Beispiel IgG, IgA oder IgM.