Die einzige Möglichkeit, ein Lymphom mit Sicherheit zu diagnostizieren, ist die Untersuchung einer Gewebeprobe. Diese wird meist von einem Lymphknoten entnommen. Das entnommene Gewebe wird im Labor mit mehreren speziellen Verfahren analysiert.
Assoc. Prof. Priv.-Doz. DDr. Philipp Staber, Facharzt für Innere Medizin und Hämato-Onkologie, beantwortet im Video "Entnahme einer Gewebeprobe" folgende Fragen:
Klicken Sie auf eine Frage, um direkt zum entsprechenden Videoabschnitt zu springen!Wie erfolgt eine Gewebeprobe?
Im Rahmen einer Lymphomerkrankung können drei verschiedene Arten der Gewebeentnahme erfolgen:
- die Entnahme eines ganzen Lymphknotens,
- die Biopsie eines Lymphknotens oder eines extranodalen Lymphomherdes (außerhalb des Lymphknotens),
- eine Knochenmarkbiopsie.
Die Lymphknotenentnahme
Die bevorzugte Methode der Gewebeprobe ist die Lymphknotenentnahme. Die Lymphknotenentnahme wird oft auch als Lymphknotenexstirpation oder Lymphadenektomie bezeichnet.
Idealerweise wird ein vergrößerter Lymphknoten gewählt und dieser als ganzer entfernt. So lässt sich der gesamte Lymphknoten beurteilen, was erste Schlüsse auf die Art des Lymphoms ermöglicht.
Wenn nicht der ganze Lymphknoten entnommen werden kann, versucht man zumindest einen möglichst großen Teil des Lymphknotens zu entnehmen.
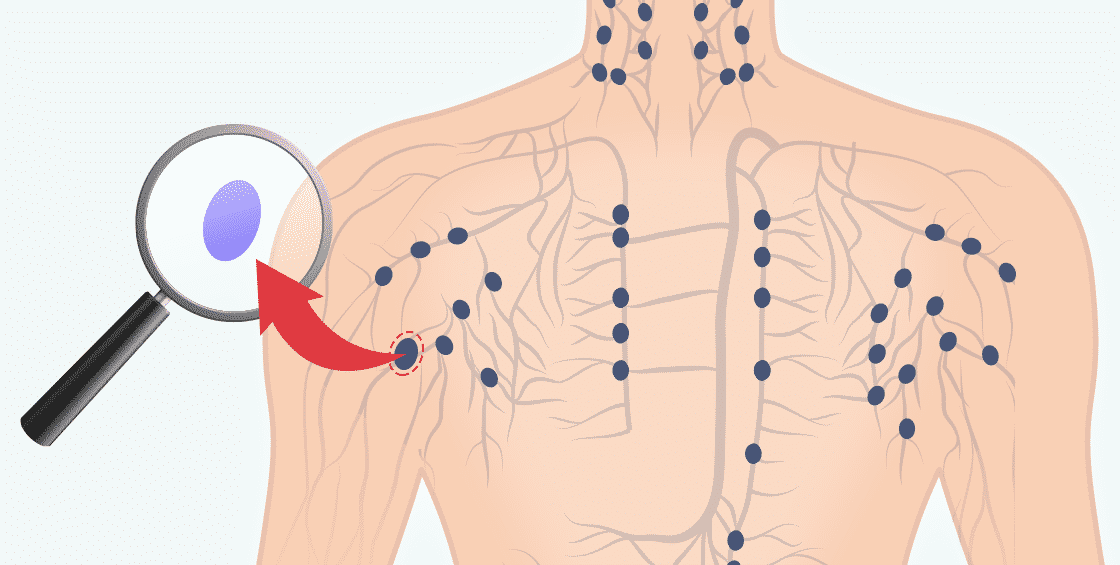
Lymphknotenentnahme
Bei der Lymphknotenentnahme wird ein leicht zugänglicher Lymphknoten ganz entfernt.
Ablauf einer Lymphknotenentnahme
- In den meisten Fällen wird der Eingriff ambulant und unter örtlicher Betäubung ausgeführt.
- Bei tiefer liegenden Lymphknoten oder Lymphknoten in sensiblen Körperregionen (z.B. am Hals) kann eine kurze Vollnarkose notwendig werden. Sie können auch um eine Kurznarkose bitten, wenn Sie den Eingriff nicht bewusst miterleben wollen.
- Nach einem Hautschnitt wird der auffällige Lymphknoten (wenn möglich als ganzer) entnommen, die Wunde vernäht und verbunden.
- Bei Nachlassen der Betäubung können vorübergehend Schmerzen an der Wunde auftreten.
- Der Eingriff wird üblicherweise von chirurgischen FachärztInnen im Krankenhaus durchgeführt.
- Die Nähte werden nach 7 bis 10 Tagen entfernt. Das kann auch Ihre Hausärztin/Ihr Hausarzt vornehmen.
Die Lymphknotenbiopsie
Eine Biopsie wird nur dann durchgeführt, wenn eine Entnahme des Lymphknotens nicht möglich bzw. technisch schwierig und aufwändig ist. Das kann zum Beispiel der Fall sein, wenn sich der Lymphknoten an einer schwer zugänglichen Stelle im Bauch- oder Brustraum befindet.

Lymphknotenbiopsie
Bei der Lymphknotenbiopsie wird nur ein Teil des Lymphknotengewebes entnommen.
Die Biopsie erfolgt als sogenannte Stanzbiopsie, wobei mit einer Stanznadel Gewebe aus dem verdächtigen Bereich entnommen wird.
Nachteil: Eine Stanzbiopsie ist zur Diagnosestellung und insbesondere zur Bestimmung der Lymphomart nicht immer ausreichend.
Ablauf einer Lymphknotenbiopsie
- Eine Stanzbiopsie wird ambulant unter Lokalanästhesie durchgeführt und ist in der Regel kaum spürbar.
- Die Nadel wird in den verdächtigen Bereich geschoben und es werden mehrere Gewebezylinder ausgestanzt.
- Gegebenenfalls erfolgt der Eingriff unter bildgebender Kontrolle mittels Ultraschall oder Computertomographie.
- Stanzbiopsien werden von FachärztInnen in Spezialpraxen oder Krankenhäusern vorgenommen.
Hinweis: Eine Biopsie mittels Feinnadelpunktion ist für die Diagnose eines Lymphoms nicht geeignet, weil damit zu wenig Gewebe gewonnen wird.
Die Knochenmarkbiopsie
Eine Knochenmarkbiopsie dient der Abklärung eines möglichen Knochenmarkbefalls durch ein Lymphom. Sie wird nur vorgenommen, wenn Verdacht auf einen Knochenmarkbefall besteht.
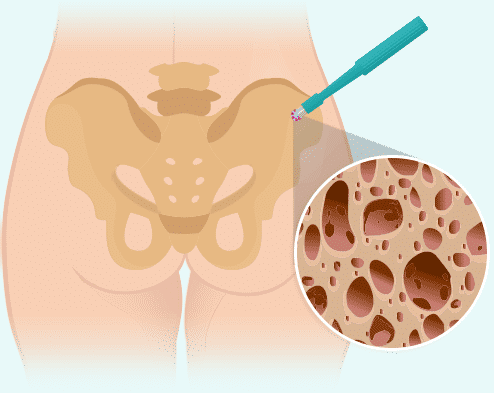
Knochenmarkbiopsie
Die Knochenmarkbiopsie wird meist am Beckenkamm durchgeführt und dient dazu die Ausbreitung des Lymphoms einzuschätzen.
Ablauf einer Knochenmarkbiopsie
- Die Knochenmarkbiopsie wird als Stanzbiopsie durch FachärztInnen ausgeführt. Sie erfolgt ambulant oder im Rahmen eines kurzen stationären Aufenthalts.
- Die Nadel wird bis an den Knochen vorgeschoben und ein Gewebezylinder ausgestanzt.
- Trotz lokaler Betäubung kann ein Stich spürbar sein. Besprechen Sie mit Ihrer Ärztin/Ihrem Arzt ob eine Kurznarkose für Sie Sinn macht.
- Nach dem Eingriff erhalten Sie einen Druckverband und müssen noch eine Weile liegen bleiben.
Was sollte ich beachten?
- Informieren Sie Ihre ÄrztInnen, wenn Sie an einer Störung der Wundheilung (z. B. bei Diabetes) oder der Blutgerinnung leiden.
- Blutverdünnende oder blutgerinnungshemmende Medikamente (wie z. B. Marcoumar oder Thrombo-ASS) sollten in Absprache mit den behandelnden ÄrztInnen vor dem Eingriff abgesetzt werden.
- Wenn Sie eine Kurznarkose erhalten, kann danach Ihre Reaktionsfähigkeit eingeschränkt sein. Sie sollten nicht selber Auto fahren. Lassen Sie sich vom Krankentransport oder einer Begleitperson bringen oder nehmen Sie ein Taxi oder öffentliches Verkehrsmittel.
- Achten Sie darauf, dass die Operationswunde gut verbunden und sauber bleibt. Um ein Nasswerden der Wunde beim Duschen zu verhindern, gibt es spezielle Pflaster.
- Sollte es nach dem Eingriff zu einer Rötung und Schwellung der Operationsstelle kommen, wenden Sie sich rasch an die behandelnde Ärztin/den behandelnden Arzt.
Hinweis
Einige Ergebnisse der Gewebeprobe sind nach 3 bis 5 Tagen zu erwarten. Speziellere Untersuchungen wie Immunhistochemie, Zytogenetik oder Molekulargenetik können einige Zeit in Anspruch nehmen.
Geprüft Assoc.-Prof. Priv.-Doz. DDr. Philipp Staber: Stand April 2020



